Resumo em linguagem simples
A retinopatia diabética é uma complicação grave do diabetes que afeta a visão. Saiba o que é, suas causas, sintomas, e os mais modernos tratamentos para prevenir a cegueira.
Retinopatia Diabética: Como o Diabetes Afeta a Visão — Prevenção, Diagnóstico e Tratamento
O que é a Retinopatia Diabética?
A retinopatia diabética é uma das complicações mais sérias e comuns do diabetes, afetando diretamente a retina, que é a camada de tecido sensível à luz no fundo do olho. O diabetes mellitus, caracterizado por níveis elevados de açúcar no sangue (hiperglicemia) de forma crônica, causa danos progressivos aos vasos sanguíneos de todo o corpo, e os pequenos e delicados vasos da retina são particularmente vulneráveis.
A Dra. Priscilla de Almeida, da Drudi e Almeida Oftalmologia, enfatiza que a retinopatia diabética é uma das principais causas de cegueira evitável no Brasil. "Todo paciente diabético deve realizar exame de fundo de olho pelo menos uma vez ao ano, mesmo sem sintomas visuais. A retinopatia pode estar avançada sem que o paciente perceba qualquer alteração na visão", alerta a especialista.
Esses danos podem levar ao extravasamento de fluido ou sangue na retina, ou até mesmo ao crescimento de novos vasos sanguíneos anormais e frágeis. Se não for diagnosticada e tratada a tempo, a retinopatia diabética pode resultar em uma perda severa e irreversível da visão, sendo uma das principais causas de cegueira em adultos em idade produtiva no mundo.
Existem duas fases principais da doença:
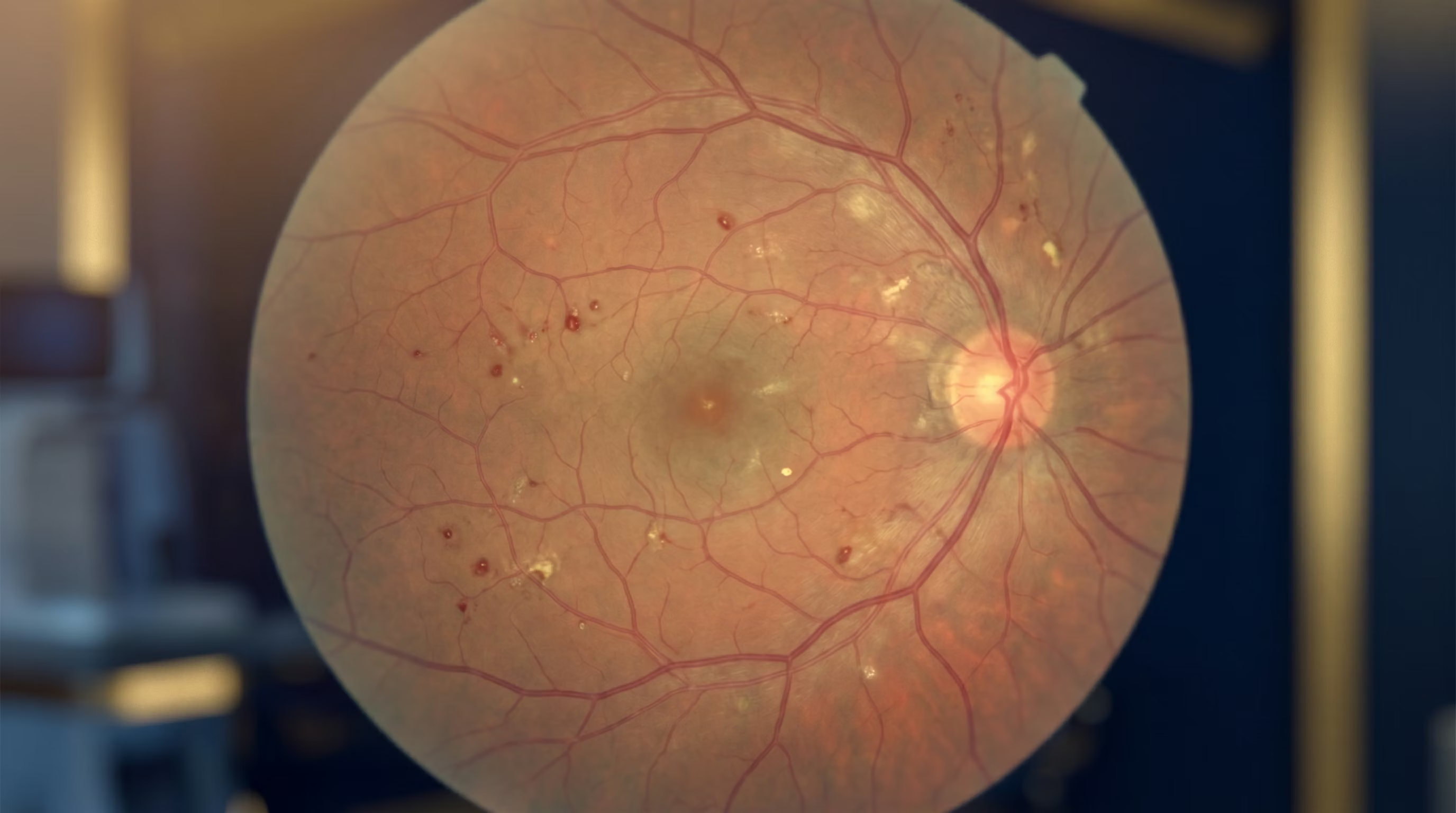
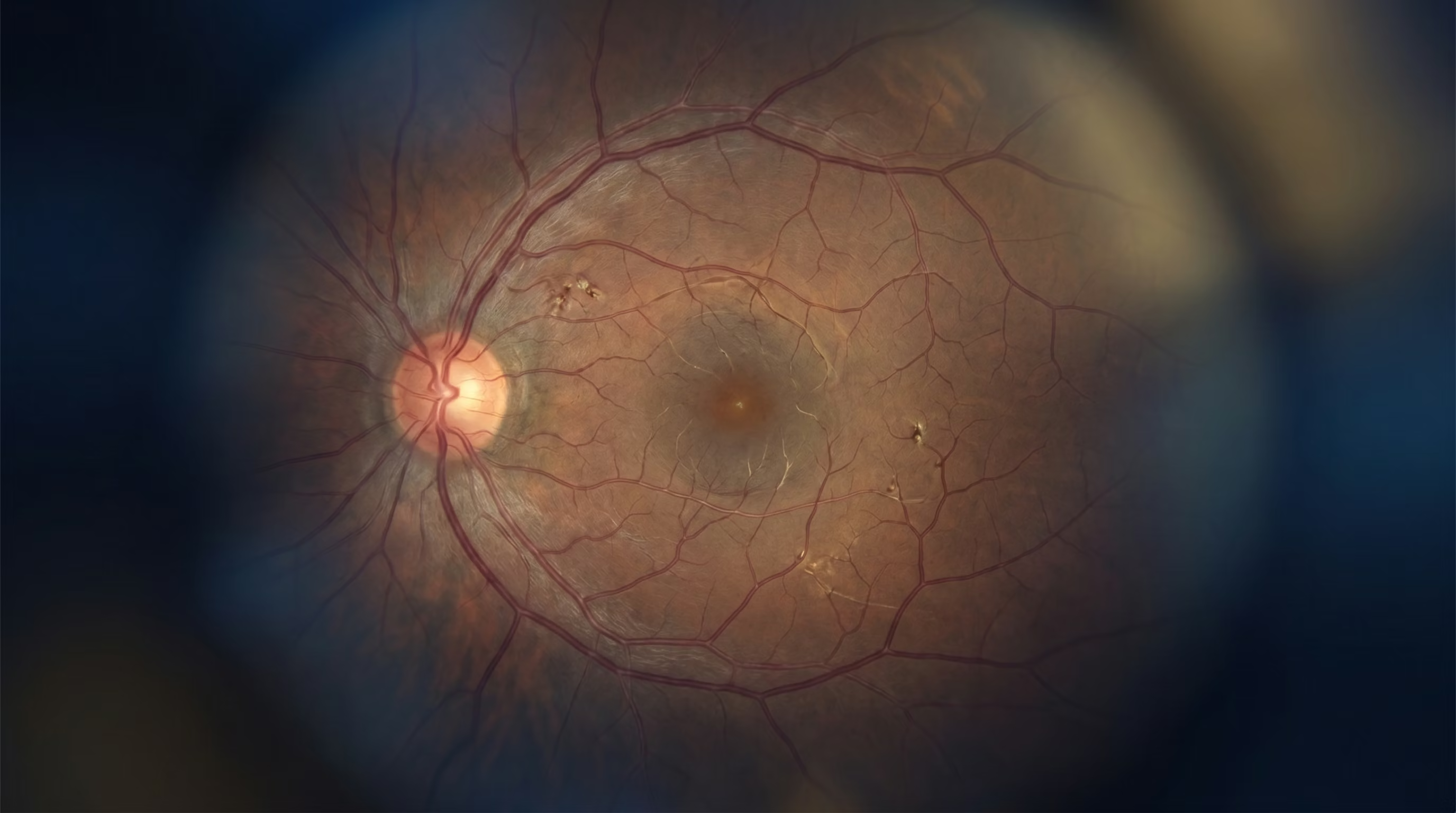
- Retinopatia Diabética Não Proliferativa (RDNP): Esta é a fase inicial. Nela, os vasos sanguíneos da retina enfraquecem e começam a formar pequenas dilatações chamadas microaneurismas, que podem vazar fluido ou pequenas quantidades de sangue para dentro da retina. O acúmulo desse fluido pode causar inchaço na mácula (a área central da retina responsável pela visão de detalhes), uma condição conhecida como edema macular diabético, que é a principal causa de perda de visão nesta fase.
- Retinopatia Diabética Proliferativa (RDP): Esta é a fase mais avançada e grave. Em resposta à má circulação, a retina tenta criar novos vasos sanguíneos para compensar (processo chamado de neovascularização). No entanto, esses novos vasos são anormais, frágeis e crescem na superfície da retina e no vítreo (o gel transparente que preenche o olho). Eles podem sangrar facilmente, causando hemorragias que bloqueiam a visão, e formar tecido cicatricial que pode contrair e causar um descolamento de retina.
Causas e Fatores de Risco
A causa fundamental da retinopatia diabética é o controle inadequado e prolongado do diabetes. A hiperglicemia persistente danifica o revestimento dos pequenos vasos sanguíneos da retina, alterando seu fluxo e sua estrutura. Além do mau controle glicêmico, outros fatores aumentam significativamente o risco de desenvolver ou agravar a condição:
- Tempo de Duração do Diabetes: Quanto mais tempo uma pessoa vive com diabetes (tanto tipo 1 quanto tipo 2), maior a probabilidade de desenvolver retinopatia. Estima-se que após 20 anos de doença, a grande maioria dos pacientes com diabetes tipo 1 e mais de 60% dos pacientes com tipo 2 apresentarão algum grau da doença.
- Hipertensão Arterial: A pressão alta, comum em pacientes diabéticos, força ainda mais os vasos sanguíneos já fragilizados, acelerando os danos.
- Níveis Elevados de Colesterol (Dislipidemia): O excesso de gordura no sangue pode contribuir para o bloqueio e enfraquecimento dos vasos retinianos.
- Gravidez: A gestação pode, em alguns casos, acelerar a progressão da retinopatia diabética, exigindo um monitoramento oftalmológico mais frequente.
- Doença Renal (Nefropatia Diabética): A saúde dos rins está intimamente ligada à dos olhos, e a presença de doença renal diabética é um forte indicador de risco para a retinopatia.
Sintomas a Serem Observados
Uma das características mais perigosas da retinopatia diabética é que ela pode progredir silenciosamente por um longo tempo. Nas fases iniciais, muitos pacientes não apresentam qualquer sintoma visual. Os sintomas geralmente aparecem quando a doença já está mais avançada. Fique atento a:
- Visão Embaçada ou Flutuante: Pode variar ao longo do dia, muitas vezes relacionada às flutuações dos níveis de açúcar no sangue.
- Manchas ou "Moscas Volantes" na Visão: Pequenos pontos escuros ou "fios de teia" que parecem flutuar no campo de visão, frequentemente causados por pequenas hemorragias.
- Dificuldade na Visão Noturna: A capacidade de enxergar em ambientes com pouca luz pode ser comprometida.
- Alteração na Percepção de Cores: As cores podem parecer desbotadas ou diferentes.
- Perda Súbita da Visão: Em casos de hemorragia vítrea extensa ou descolamento de retina, pode ocorrer uma perda de visão abrupta e indolor.
É crucial não esperar pelo aparecimento dos sintomas para procurar um oftalmologista. O diagnóstico precoce através de exames de rotina é a chave para um tratamento eficaz.
Diagnóstico Especializado
O diagnóstico da retinopatia diabética é realizado por um médico oftalmologista através de um exame oftalmológico completo, que inclui a dilatação das pupilas. Este procedimento permite ao médico examinar detalhadamente o fundo do olho, incluindo a retina, a mácula e o nervo óptico.
Os principais exames para diagnóstico e acompanhamento são:
- Mapeamento de Retina: Após dilatar as pupilas, o oftalmologista usa um oftalmoscópio para obter uma visão ampla do fundo do olho, identificando sinais como microaneurismas, hemorragias e neovasos.
- Tomografia de Coerência Óptica (OCT): Este é um exame de imagem não invasivo que funciona como um "ultrassom" do olho, fornecendo imagens de alta resolução das camadas da retina. É o padrão-ouro para detectar e quantificar o edema macular diabético.
- Angiofluoresceinografia: Um contraste à base de fluoresceína é injetado na veia do braço do paciente e fotografias especiais do fundo do olho são tiradas. Este exame mapeia o fluxo sanguíneo na retina, mostrando pontos de vazamento, áreas de isquemia (má circulação) e a presença de neovasos.
Na Drudi e Almeida Clínicas Oftalmológicas, dispomos de tecnologia de ponta e uma equipe de especialistas em retina para realizar um diagnóstico preciso e detalhado, essencial para definir a melhor estratégia de tratamento para cada paciente.
Opções de Tratamento Modernas
O tratamento da retinopatia diabética visa principalmente retardar ou parar a progressão da doença e preservar a visão. A abordagem depende da fase da doença e da presença de complicações como o edema macular.
O pilar fundamental de qualquer tratamento é o controle metabólico rigoroso. Manter os níveis de glicose, pressão arterial e colesterol dentro das metas estabelecidas pelo endocrinologista é a medida mais importante para prevenir a progressão da doença.
Os tratamentos oftalmológicos específicos incluem:
- Fotocoagulação a Laser: Utiliza um feixe de laser para selar os vasos sanguíneos que estão vazando ou para tratar grandes áreas da retina periférica (panfotocoagulação) a fim de inibir o crescimento de novos vasos na retinopatia proliferativa.
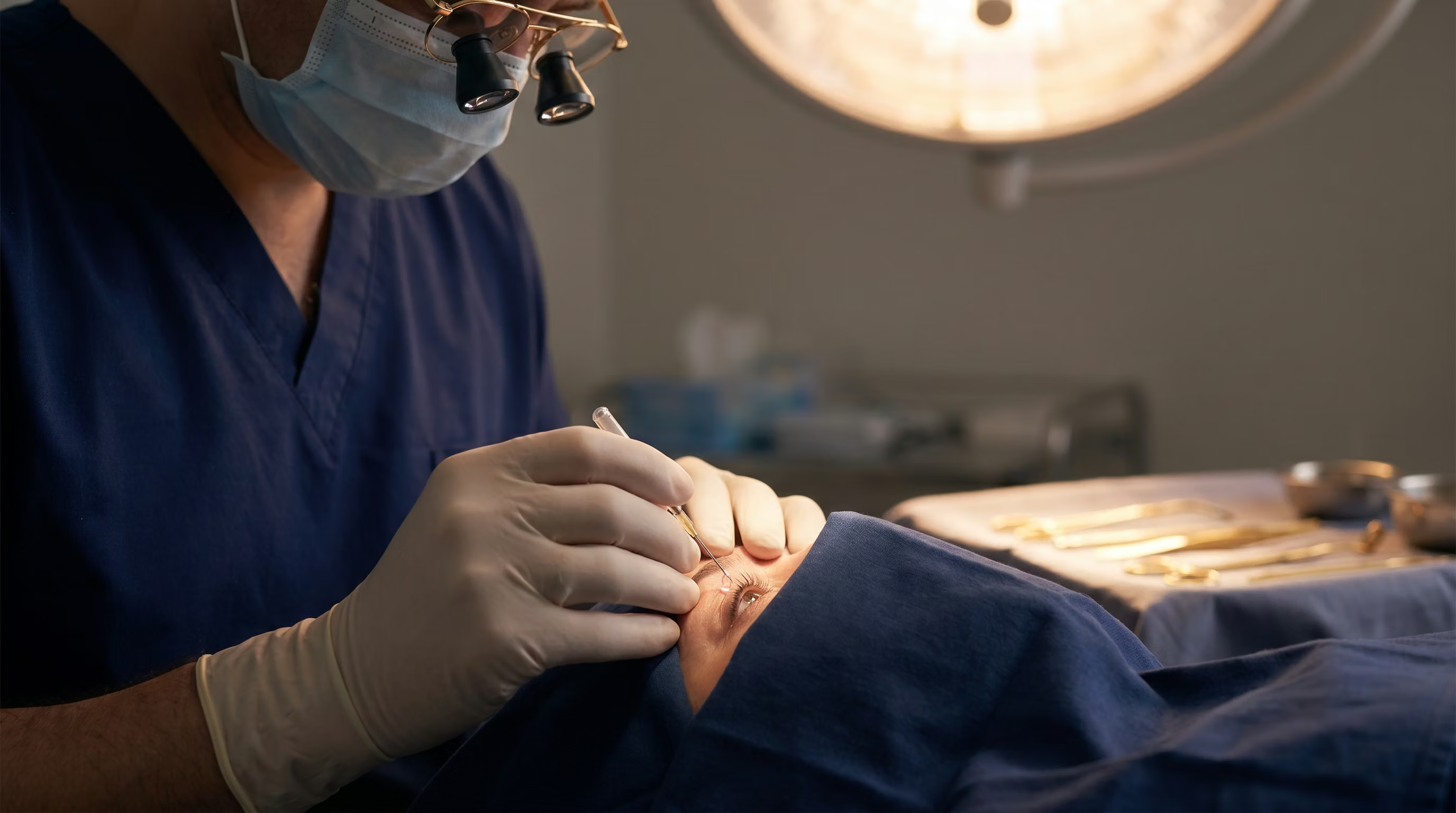
- Injeções Intravítreas (Terapia Anti-VEGF): Este é um dos maiores avanços no tratamento. Medicamentos anti-fator de crescimento endotelial vascular (anti-VEGF) são injetados diretamente no olho. Eles atuam bloqueando a substância que estimula o crescimento de vasos anormais e o extravasamento de fluido, sendo altamente eficazes no tratamento do edema macular diabético e da retinopatia proliferativa.
- Cirurgia de Vitrectomia: Procedimento cirúrgico indicado para casos mais graves, como hemorragia vítrea persistente (sangue que não é absorvido pelo organismo) ou descolamento de retina tracional. O cirurgião remove o vítreo opaco e o tecido cicatricial, permitindo que a luz volte a focar na retina.
Prevenção: O Melhor Caminho
A prevenção é, sem dúvida, a ferramenta mais poderosa contra a perda de visão pelo diabetes. As medidas preventivas são claras:
- Controle Glicêmico: Mantenha a hemoglobina glicada (A1c) dentro dos valores recomendados pelo seu médico.
- Controle da Pressão e Colesterol: Monitore e trate a hipertensão arterial e a dislipidemia com o mesmo rigor.
- Exames Oftalmológicos Regulares: Todo paciente diabético deve realizar um exame de mapeamento de retina anualmente (ou com maior frequência, se indicado pelo oftalmologista), mesmo que não tenha sintomas.
- Estilo de Vida Saudável: Adote uma dieta balanceada e pratique atividades físicas regularmente.
O Dr. Fernando Drudi destaca que o tratamento moderno da retinopatia diabética inclui injeções intravítreas de anti-VEGF, fotocoagulação a laser e, em casos avançados, cirurgia vitreoretiniana. "Hoje temos recursos muito eficazes para preservar e até recuperar a visão de pacientes com retinopatia diabética, desde que o diagnóstico seja feito em tempo hábil", afirma o especialista.
Quando Procurar um Oftalmologista?
Se você tem diabetes, a resposta é: imediatamente e regularmente. Não espere por sintomas. Pacientes com diabetes tipo 2 devem fazer o primeiro exame oftalmológico logo após o diagnóstico. Pacientes com diabetes tipo 1 devem iniciar os exames anuais cerca de 3 a 5 anos após o diagnóstico.
Além das consultas de rotina, procure seu oftalmologista com urgência se notar qualquer mudança na sua visão, como embaçamento, manchas ou flashes de luz.
Cuidar da saúde dos seus olhos é parte essencial do manejo do diabetes. Um acompanhamento oftalmológico regular em um centro de referência como a Drudi e Almeida pode fazer toda a diferença na preservação da sua visão a longo prazo.
Perguntas Frequentes (FAQ)
A retinopatia diabética tem cura?
Não há uma cura definitiva, mas os tratamentos modernos são extremamente eficazes em controlar a progressão da doença e prevenir a perda de visão. O controle do diabetes é a base para manter a doença estabilizada.
O tratamento com injeções no olho dói?
O procedimento é realizado com anestesia local (colírios) e é geralmente muito bem tolerado. Os pacientes podem sentir uma leve pressão, mas não dor significativa. O desconforto após a aplicação costuma ser mínimo.
Se minha visão está boa, ainda preciso ir ao oftalmologista?
Sim, absolutamente. A retinopatia diabética pode não apresentar sintomas por anos, enquanto danos irreversíveis já podem estar ocorrendo na sua retina. O exame anual é a única forma de detectar a doença em sua fase inicial, quando o tratamento tem os melhores resultados.
Apenas pessoas com diabetes avançado desenvolvem o problema?
Não. A retinopatia pode se desenvolver em qualquer fase do diabetes. O risco aumenta com o tempo de doença e com o mau controle metabólico, mas mesmo pessoas com diabetes recém-diagnosticado podem apresentar sinais iniciais.
O que posso fazer no dia a dia para proteger minha visão?
Além de seguir as orientações médicas para controlar o diabetes e a pressão arterial, adote uma dieta rica em vegetais de folhas verdes, não fume (o tabagismo piora a circulação) e use óculos de sol com proteção UV. E, o mais importante: não falte às suas consultas oftalmológicas de rotina.
Cuidar da sua visão é cuidar da sua qualidade de vida. Se você é diabético ou tem histórico familiar, não adie sua avaliação oftalmolétrica. Agende uma consulta com nossos especialistas e dê um passo importante para proteger sua visão.
Quando buscar avaliação especializada
Neste tema, a avaliação individualizada com oftalmologista faz diferença porque nas doenças da retina, a correlação entre sintomas, OCT, retinografia, angiografia e contexto sistêmico costuma ser decisiva para definir o melhor plano terapêutico. Em casos selecionados, o Dr. Fernando Drudi participa da definição diagnóstica e terapêutica, especialmente quando há necessidade de correlação clínica com exames complementares e planejamento de condutas mais complexas.
A Dra. Priscilla Almeida também integra essa abordagem multidisciplinar, reforçando a importância de exame oftalmológico completo, seguimento regular e orientação personalizada conforme idade, sintomas, fatores de risco e impacto funcional descrito pelo paciente.
Aviso importante: Este conteúdo tem caráter exclusivamente educativo e informativo. Não substitui a consulta, o diagnóstico ou o tratamento por um médico oftalmologista. Em caso de sintomas ou dúvidas sobre sua saúde ocular, procure atendimento médico especializado.
Guia Definitivo: Retina em São Paulo (2026)
Retinopatia diabética, DMRI, anti-VEGF e vitrectomia. Elaborado com 8 referências científicas de alto impacto.