Resumo em linguagem simples
O descolamento de retina é uma emergência médica. Saiba reconhecer os sinais como flashes de luz e moscas volantes, conheça os fatores de risco e entenda como funciona o tratamento cirúrgico.
O que é o Descolamento de Retina?
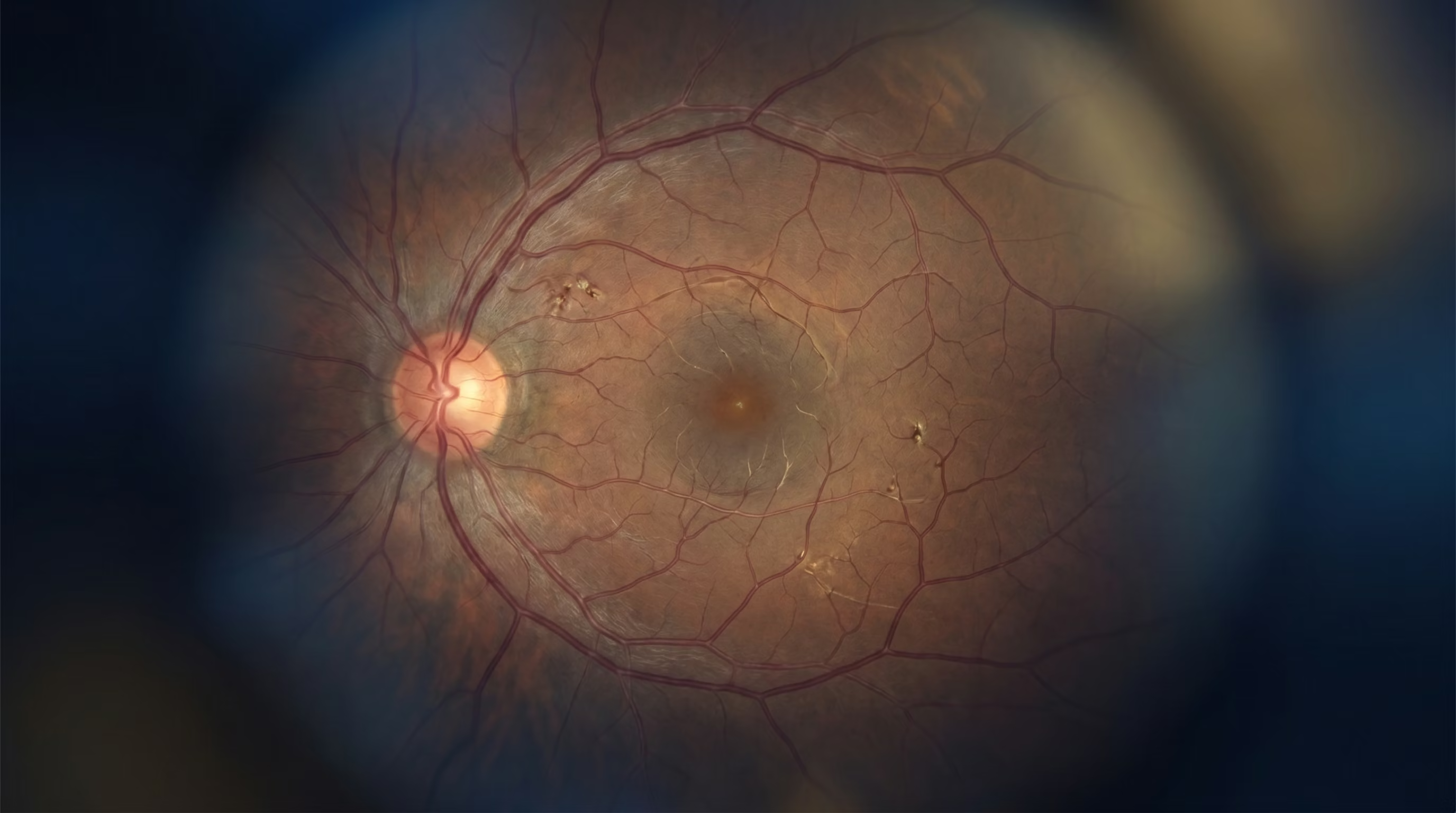
O descolamento de retina é uma condição ocular grave e uma emergência médica. Ele ocorre quando a retina, uma fina camada de tecido sensível à luz que reveste o interior do olho, se separa de sua posição normal. A retina é responsável por capturar as imagens que vemos e enviá-las ao cérebro através do nervo óptico. Quando ela se descola, perde o suprimento de oxigênio e nutrientes fornecido pelos vasos sanguíneos da coroide, a camada subjacente. Se não for tratado rapidamente, o descolamento de retina pode levar à perda permanente da visão.
O Dr. Fernando Drudi, especialista em retina da Drudi e Almeida Oftalmologia, alerta que o descolamento de retina é uma das maiores emergências oftalmológicas. "Todo paciente que perceber uma cortina escura no campo visual ou um aumento súbito de moscas volantes deve procurar atendimento imediato — cada hora conta para preservar a visão", enfatiza o especialista.
Imagine a retina como o filme de uma câmera fotográfica. Se o filme se solta do lugar, a câmera não consegue mais registrar as fotos. De forma semelhante, quando a retina se descola, a visão fica embaçada, distorcida ou com uma sombra, podendo evoluir para a cegueira total no olho afetado. Por isso, o reconhecimento dos sintomas e a busca por atendimento oftalmológico imediato são cruciais.
Quais são os tipos e as causas do Descolamento de Retina?
Existem três tipos principais de descolamento de retina, cada um com suas próprias causas:
- Descolamento de Retina Regmatogênico: Este é o tipo mais comum. Acontece quando ocorre um rasgo ou um buraco na retina, permitindo que o vítreo (o gel transparente que preenche o olho) passe por essa abertura e se acumule sob a retina, separando-a da coroide. A principal causa para o rasgo na retina é o descolamento do vítreo posterior, um processo natural de envelhecimento onde o vítreo se contrai e se afasta da retina. Na maioria das vezes, isso ocorre sem problemas, mas em alguns casos, o vítreo pode puxar a retina com força suficiente para rasgá-la.
- Descolamento de Retina Tracional: Este tipo é causado pela formação de tecido cicatricial na superfície da retina, que se contrai e puxa a retina, descolando-a. É mais comum em pessoas com diabetes não controlada (retinopatia diabética proliferativa), mas também pode ocorrer devido a outras condições como oclusões venosas da retina, traumas ou inflamações.
- Descolamento de Retina Exsudativo (ou Seroso): Neste caso, não há rasgos ou buracos na retina. O acúmulo de fluido sob a retina ocorre devido a vazamentos de vasos sanguíneos ou inflamações na coroide. As causas podem incluir tumores oculares, doenças inflamatórias (como a síndrome de Vogt-Koyanagi-Harada), doenças renais ou hipertensão arterial grave.
Fatores de Risco: Quem está mais vulnerável?
Algumas pessoas têm um risco maior de desenvolver descolamento de retina. Os principais fatores de risco incluem:
- Alta miopia: Pessoas com miopia elevada têm o globo ocular mais alongado, o que torna a retina mais fina e frágil.
- Idade: O risco aumenta com a idade, sendo mais comum em pessoas com mais de 50 anos.
- Histórico familiar: Ter parentes de primeiro grau que já tiveram descolamento de retina aumenta a predisposição.
- Cirurgia ocular prévia: Cirurgias como a de catarata podem aumentar o risco.
- Trauma ocular: Lesões ou pancadas fortes no olho podem causar descolamento de retina.
- Doenças oculares: Condições como a degeneração lattice (áreas de afinamento na periferia da retina) e a retinopatia diabética aumentam a vulnerabilidade.
- Descolamento de retina no outro olho: Quem já teve o problema em um olho tem uma chance maior de desenvolver no outro.
Sinais e Sintomas: Quando suspeitar de um Descolamento de Retina?
Os sintomas do descolamento de retina geralmente aparecem de forma súbita e indolor. É fundamental estar atento a estes sinais de alerta:
- Moscas volantes (floaters): Aparecimento súbito de pequenos pontos escuros, manchas, fios ou teias de aranha que parecem flutuar no campo de visão.
- Flashes de luz (fotopsias): Percepção de luzes piscando ou relâmpagos, especialmente na visão periférica.
- Sombra ou "cortina" na visão: Uma sombra escura que começa na periferia e avança em direção ao centro da visão, como uma cortina se fechando.
- Visão embaçada ou distorcida: Perda de nitidez e deformação das imagens.
Ao perceber qualquer um desses sintomas, é imprescindível procurar um oftalmologista com urgência. O tempo é um fator crítico para o sucesso do tratamento e a preservação da visão.
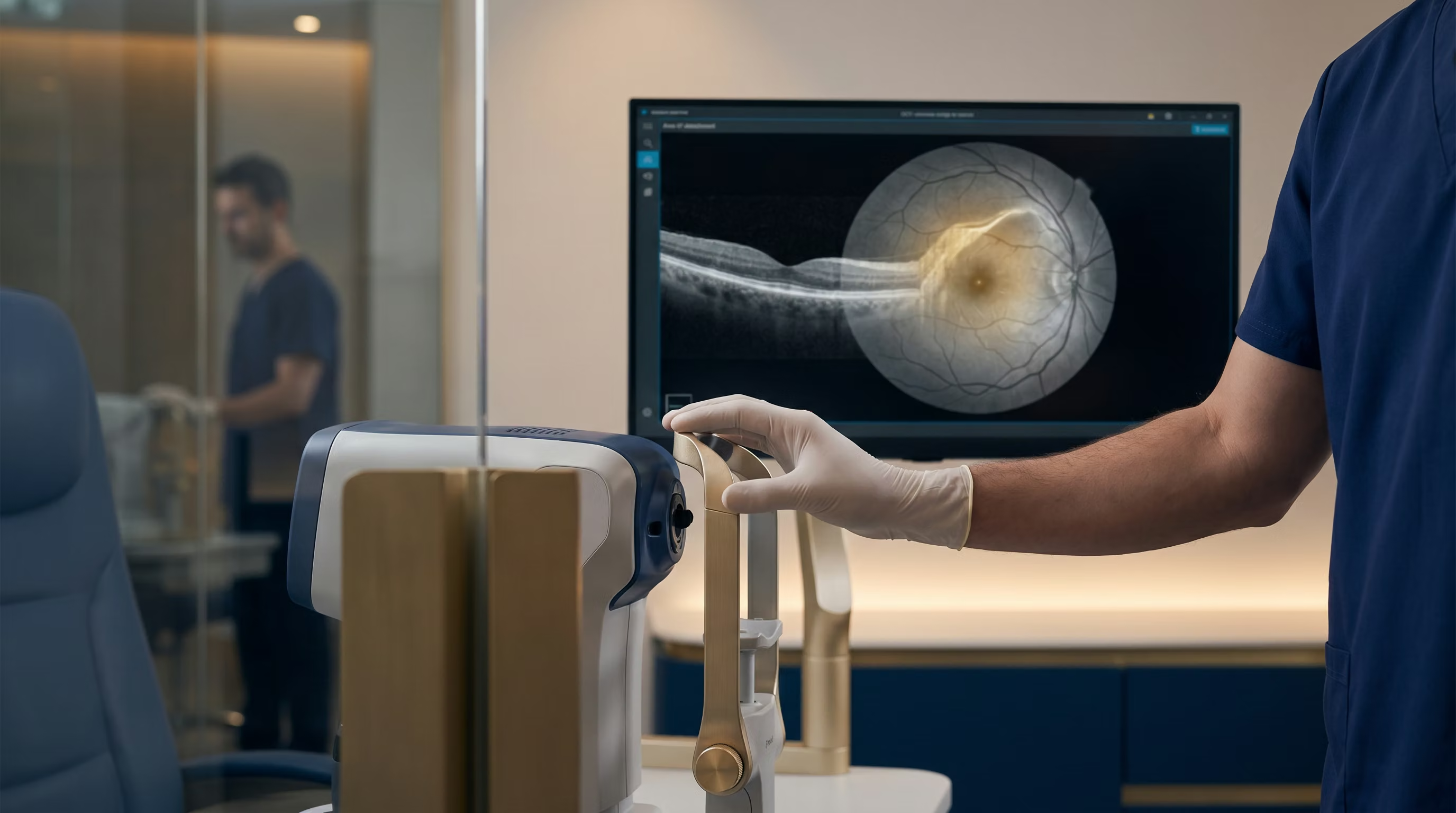
Diagnóstico: Como o oftalmologista confirma o problema?
O diagnóstico do descolamento de retina é feito por um médico oftalmologista através de um exame de fundo de olho, também conhecido como mapeamento de retina. Para isso, o médico dilata a pupila do paciente com colírios para poder examinar detalhadamente a retina, o nervo óptico e os vasos sanguíneos.
Em alguns casos, quando a visualização da retina é difícil devido a hemorragias ou opacidades, exames complementares como a ultrassonografia ocular podem ser necessários para confirmar o diagnóstico e avaliar a extensão do descolamento. Clínicas especializadas, como a Drudi e Almeida Oftalmologia em São Paulo, dispõem de equipamentos de última geração para um diagnóstico preciso e rápido.
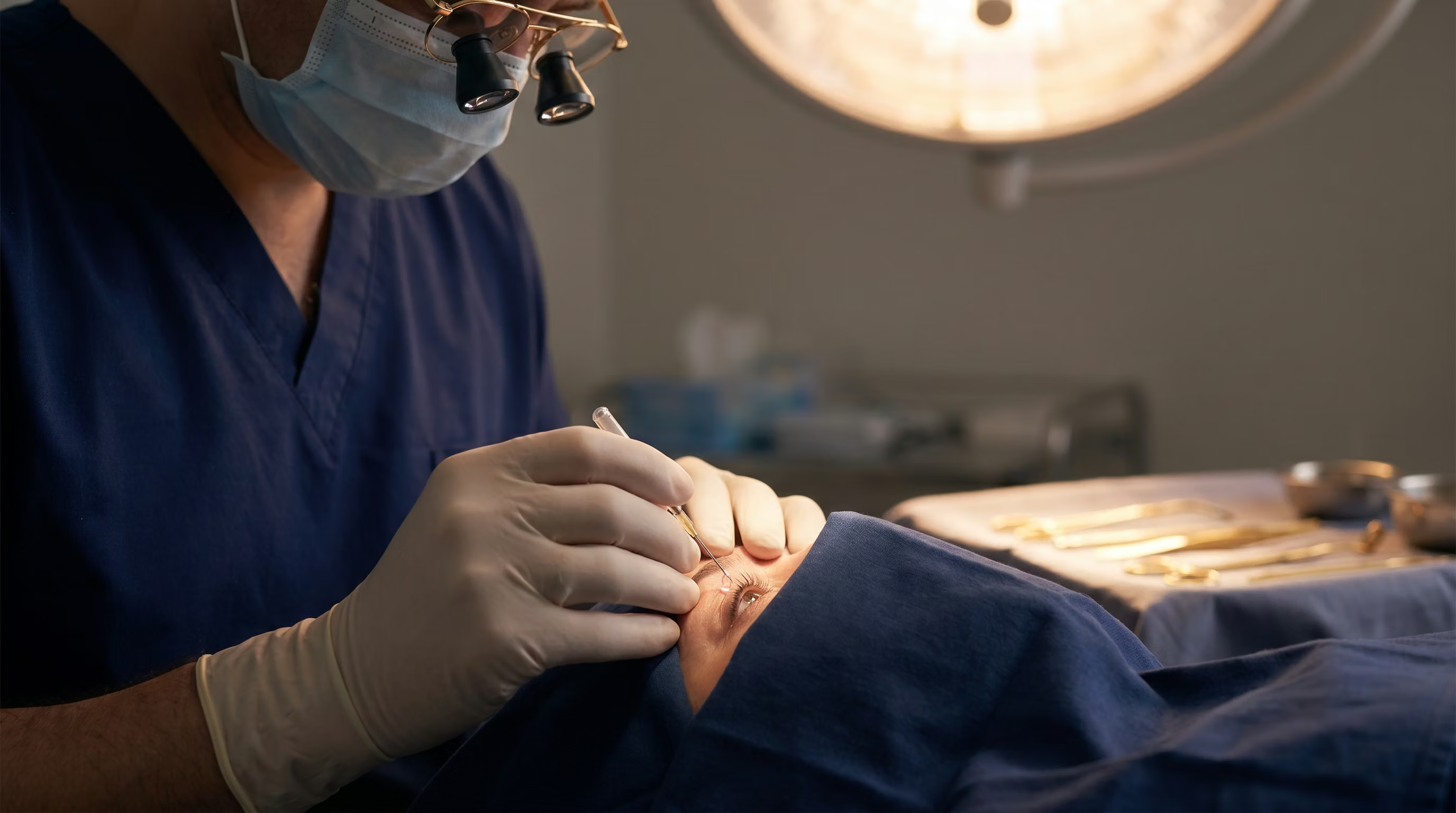
Tratamento: Quais são as opções cirúrgicas?
O tratamento para o descolamento de retina é quase sempre cirúrgico e deve ser realizado o mais rápido possível. O objetivo da cirurgia é reposicionar a retina e selar os rasgos ou buracos que causaram o problema. Existem diferentes técnicas cirúrgicas, e a escolha dependerá do tipo, da localização e da extensão do descolamento:
- Retinopexia Pneumática: Indicada para casos mais simples, consiste na injeção de uma bolha de gás dentro do olho. A bolha empurra a retina de volta ao seu lugar, e o rasgo é selado com laser ou crioterapia (congelamento).
- Introflexão Escleral (ou Retinopexia com Faixa Escleral): Nesta técnica, uma faixa ou esponja de silicone é suturada na parte externa do olho (esclera), pressionando-a para dentro e aliviando a tração sobre a retina. O fluido sub-retiniano é drenado, e os rasgos são tratados com laser ou crioterapia.
- Vitrectomia via Pars Plana: É a cirurgia mais realizada atualmente. O oftalmologista remove o vítreo (o gel que preenche o olho) e o substitui por uma solução salina, gás ou óleo de silicone. Isso permite o acesso direto à retina para reposicioná-la e tratar os rasgos com laser. A vitrectomia é especialmente indicada para casos complexos, como descolamentos tracionais ou com múltiplos rasgos.
O sucesso da cirurgia depende de vários fatores, incluindo o tempo decorrido até o tratamento e se a mácula (a área central da retina, responsável pela visão de detalhes) foi afetada. Mesmo com o sucesso da cirurgia, a recuperação da visão pode ser gradual e, em alguns casos, não ser completa.
Prevenção: É possível evitar o Descolamento de Retina?
Não é possível prevenir todas as causas de descolamento de retina, mas algumas medidas podem reduzir o risco:
- Exames oftalmológicos regulares: Consultas anuais com um oftalmologista, especialmente para pessoas com fatores de risco, são fundamentais para detectar precocemente lesões na retina que possam levar a um descolamento.
- Proteção ocular: Usar óculos de proteção durante a prática de esportes de contato ou em atividades de risco para traumas oculares.
- Controle de doenças crônicas: Manter um bom controle do diabetes e da hipertensão arterial ajuda a prevenir as formas tracional e exsudativa do descolamento de retina.
A Dra. Priscilla de Almeida explica que o sucesso do tratamento cirúrgico do descolamento de retina depende fundamentalmente da rapidez do diagnóstico. "Quando o descolamento ainda não atingiu a mácula, os resultados visuais são muito melhores. Por isso, não se deve esperar para buscar atendimento", orienta a médica.
Quando procurar um oftalmologista com urgência?
Qualquer um dos sintomas de descolamento de retina – moscas volantes súbitas, flashes de luz, sombra na visão ou visão embaçada – deve ser considerado um sinal de alerta. Não espere para ver se os sintomas melhoram. Procure imediatamente um pronto-socorro oftalmológico ou um especialista em retina. Um diagnóstico e tratamento rápidos são a melhor chance de salvar sua visão.
Em São Paulo, a equipe da Drudi e Almeida Oftalmologia está preparada para oferecer um atendimento de excelência e o tratamento mais adequado para cada caso de descolamento de retina, com especialistas experientes e tecnologia de ponta.
FAQ: Perguntas Frequentes sobre Descolamento de Retina
O descolamento de retina dói?
Não, o descolamento de retina em si é indolor. Os sintomas são puramente visuais.
A cirurgia de descolamento de retina é garantida?
Nenhuma cirurgia tem 100% de garantia. A taxa de sucesso anatômico (reposicionamento da retina) é alta, geralmente acima de 85-90% com um procedimento. No entanto, a recuperação da visão funcional depende de vários fatores, principalmente se a mácula foi afetada e por quanto tempo.
Como é a recuperação após a cirurgia?
O pós-operatório exige repouso e, em muitos casos, uma posição específica da cabeça por alguns dias, especialmente se for injetado gás ou óleo de silicone no olho. A visão pode levar semanas ou meses para se estabilizar. O acompanhamento com o oftalmologista é rigoroso.
Posso ter descolamento de retina nos dois olhos?
Sim. Ter um descolamento em um olho é um fator de risco para desenvolver no outro. Por isso, o acompanhamento regular do olho contralateral é essencial.
O que acontece se eu não tratar o descolamento de retina?
Se não for tratado, o descolamento de retina quase sempre leva à perda total e irreversível da visão no olho afetado.
Cuidar da saúde dos seus olhos é fundamental. Se você apresenta algum fator de risco ou está experimentando sintomas preocupantes, não hesite em procurar a avaliação de um especialista. Agende uma consulta e garanta que sua visão receba o melhor cuidado possível.
Quando buscar avaliação especializada
Neste tema, a avaliação individualizada com oftalmologista faz diferença porque nas doenças da retina, a correlação entre sintomas, OCT, retinografia, angiografia e contexto sistêmico costuma ser decisiva para definir o melhor plano terapêutico. Em casos selecionados, o Dr. Fernando Drudi participa da definição diagnóstica e terapêutica, especialmente quando há necessidade de correlação clínica com exames complementares e planejamento de condutas mais complexas.
A Dra. Priscilla Almeida também integra essa abordagem multidisciplinar, reforçando a importância de exame oftalmológico completo, seguimento regular e orientação personalizada conforme idade, sintomas, fatores de risco e impacto funcional descrito pelo paciente.
Aviso importante: Este conteúdo tem caráter exclusivamente educativo e informativo. Não substitui a consulta, o diagnóstico ou o tratamento por um médico oftalmologista. Em caso de sintomas ou dúvidas sobre sua saúde ocular, procure atendimento médico especializado.
Guia Definitivo: Retina em São Paulo (2026)
Retinopatia diabética, DMRI, anti-VEGF e vitrectomia. Elaborado com 8 referências científicas de alto impacto.