Resumo em linguagem simples
As doenças da retina são a principal causa de cegueira irreversível em adultos em idade produtiva. Saiba como identificar os sintomas da DMRI, retinopatia diabética e descolamento de retina, e quais são os tratamentos disponíveis: injeções intravítreas, laser e vitrectomia.
Doenças da Retina: Degeneração Macular, Retinopatia Diabética e Descolamento
A retina é uma das estruturas mais sofisticadas do corpo humano. Com apenas 0,5 mm de espessura, essa fina camada de tecido nervoso que reveste o interior do olho contém mais de 120 milhões de fotorreceptores (bastonetes e cones) e é responsável por converter a luz em sinais elétricos que o cérebro interpreta como visão. Qualquer alteração nessa estrutura delicada pode ter consequências profundas para a qualidade visual.
As doenças da retina representam a principal causa de cegueira irreversível em adultos em idade produtiva nos países desenvolvidos. No Brasil, a retinopatia diabética afeta cerca de 35% dos pacientes diabéticos, e a degeneração macular relacionada à idade (DMRI) é a causa mais comum de perda visual grave em pessoas acima de 60 anos.
Este artigo aborda as principais doenças da retina — degeneração macular, retinopatia diabética, oclusões vasculares e descolamento de retina —, explicando como se manifestam, como são diagnosticadas e quais tratamentos modernos estão disponíveis.
Anatomia Funcional da Retina
Para compreender as doenças da retina, é útil conhecer sua organização:
Mácula — região central da retina, responsável pela visão de alta resolução (leitura, reconhecimento de rostos, cores). Contém a maior concentração de cones. O centro da mácula, a fóvea, é o ponto de máxima acuidade visual.
Retina periférica — responsável pela visão de movimento e orientação espacial. Contém principalmente bastonetes, sensíveis à luz fraca.
Nervo óptico — ponto de saída das fibras nervosas da retina em direção ao cérebro. A região ao redor do nervo óptico é chamada de papila ou disco óptico.
Vasos retinianos — artérias e veias que nutrem as camadas internas da retina. A camada externa (fotorreceptores) é nutrida pela coriocapilar, derivada da coroide.
Degeneração Macular Relacionada à Idade (DMRI)
A DMRI é a principal causa de perda visual grave em pessoas acima de 60 anos nos países desenvolvidos. Afeta a mácula, comprometendo a visão central enquanto preserva a visão periférica — o paciente perde a capacidade de ler, reconhecer rostos e realizar tarefas de precisão, mas mantém orientação espacial.
Formas Clínicas
DMRI seca (atrófica) — representa 85–90% dos casos. Caracteriza-se pelo acúmulo de depósitos extracelulares chamados drusas sob o epitélio pigmentar da retina e pela atrofia progressiva das células do EPR e fotorreceptores. A progressão é lenta (anos a décadas). Não existe tratamento aprovado para reverter a atrofia, mas suplementação com antioxidantes (AREDS2: vitamina C, E, zinco, cobre, luteína, zeaxantina) reduz o risco de progressão para formas avançadas em 25%.
DMRI úmida (neovascular) — representa apenas 10–15% dos casos, mas é responsável por 90% das perdas visuais graves. Caracteriza-se pelo crescimento de novos vasos sanguíneos anômalos (neovascularização coroidal) sob a retina, estimulados pelo VEGF (fator de crescimento endotelial vascular). Esses vasos são frágeis e vazam fluido e sangue, causando edema macular e cicatrizes fibróticas.
Sintomas da DMRI
- Visão central embaçada ou distorcida
- Linhas retas parecem onduladas ou curvadas (metamorfopsia)
- Mancha escura ou cinza no centro do campo visual (escotoma central)
- Dificuldade para ler, mesmo com óculos adequados
- Cores parecem menos vívidas
Teste de Amsler: grade de linhas retas usada para automonitoramento. Se as linhas parecerem onduladas ou houver áreas faltando, procure um oftalmologista imediatamente.
Tratamento da DMRI Úmida: Anti-VEGF
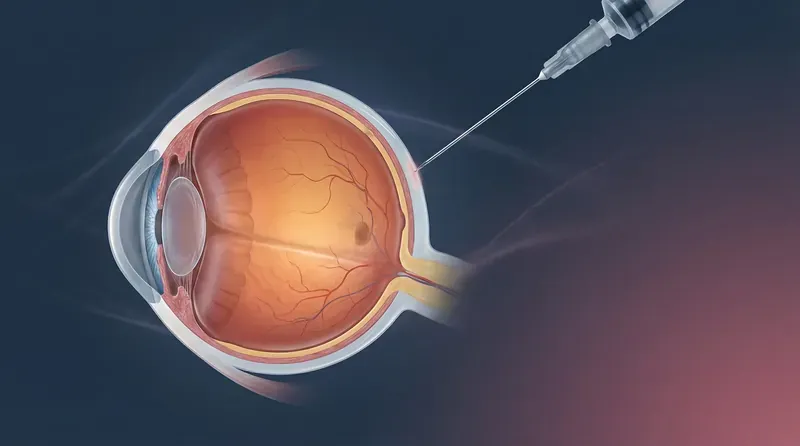
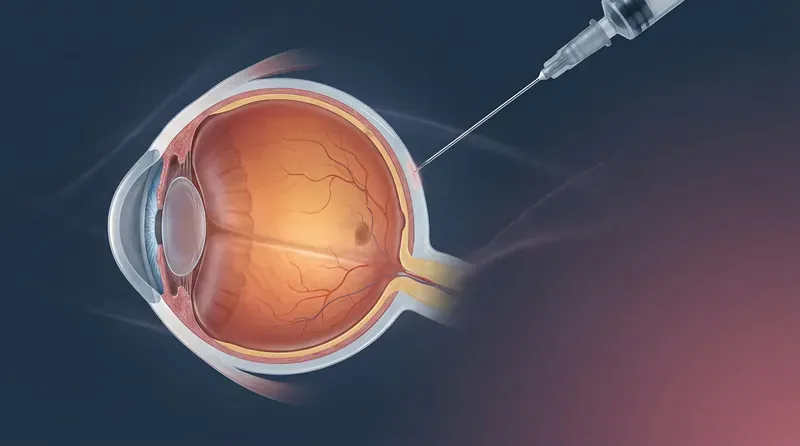
A revolução no tratamento da DMRI úmida veio com os agentes anti-VEGF injetados diretamente no vítreo (injeção intravítrea). Ao bloquear o VEGF, esses medicamentos inibem o crescimento dos vasos anômalos e reduzem o vazamento, estabilizando ou melhorando a visão em 90–95% dos pacientes.
Os principais agentes disponíveis no Brasil são:
- Ranibizumabe (Lucentis) — aprovado especificamente para DMRI
- Bevacizumabe (Avastin) — uso off-label, amplamente utilizado
- Aflibercepte (Eylea) — maior duração de ação, permite intervalos mais longos entre injeções
- Brolucizumabe (Beovu) — injeções a cada 12 semanas em pacientes respondedores
O tratamento exige injeções mensais inicialmente (fase de indução) e manutenção com intervalos variáveis conforme a resposta. O acompanhamento com OCT é fundamental para guiar as decisões de retratamento.
Retinopatia Diabética
A retinopatia diabética (RD) é a complicação ocular mais comum do diabetes mellitus e a principal causa de cegueira em adultos em idade produtiva (20–74 anos) nos países desenvolvidos.
O diabetes causa dano aos vasos sanguíneos da retina por meio de múltiplos mecanismos: glicosilação de proteínas estruturais, estresse oxidativo, inflamação crônica e ativação de vias metabólicas anômalas. O resultado é perda da integridade da barreira hematorretiniana, com vazamento de fluido e proteínas, oclusão capilar e isquemia retiniana.
Estadiamento
| Estágio | Características |
|---|---|
| RD não proliferativa leve | Microaneurismas apenas |
| RD não proliferativa moderada | Hemorragias, exsudatos duros, manchas algodonosas |
| RD não proliferativa grave | Hemorragias em 4 quadrantes, veias em rosário, IRMA |
| RD proliferativa | Neovascularização do disco ou da retina |
| Retinopatia diabética avançada | Hemorragia vítrea, descolamento tracional de retina |
O edema macular diabético (EMD) pode ocorrer em qualquer estágio e é a principal causa de perda visual na retinopatia diabética. Resulta do acúmulo de fluido na mácula por vazamento dos capilares retinianos danificados.
Rastreamento e Prevenção
Todo paciente diabético deve realizar exame de fundo de olho com mapeamento de retina pelo menos uma vez ao ano. O controle rigoroso da glicemia (HbA1c < 7%), pressão arterial (< 130/80 mmHg) e dislipidemia reduz significativamente o risco de progressão.
Tratamento
Injeções intravítreas de anti-VEGF — são hoje a primeira linha para o edema macular diabético clinicamente significativo. Reduzem o edema e melhoram a acuidade visual em 30–40% dos pacientes.
Fotocoagulação a laser — ainda utilizada para retinopatia diabética proliferativa (panfotocoagulação) e, em casos selecionados, para edema macular focal. O laser cria cicatrizes na retina isquêmica, reduzindo a demanda de oxigênio e os estímulos para neovascularização.
Vitrectomia — cirurgia indicada para hemorragia vítrea persistente, descolamento de retina tracional envolvendo a mácula ou membrana epirretiniana densa. Remove o vítreo e as membranas fibróticas que tracionam a retina.
Oclusões Vasculares da Retina
As oclusões vasculares retinianas são a segunda causa mais comum de perda visual por doença vascular ocular, superadas apenas pela retinopatia diabética.
Oclusão de veia central da retina (OVCR) — bloqueio do retorno venoso de toda a retina. Causa hemorragias em "chama de vela" em todos os quadrantes, edema do disco óptico e edema macular. Pode ser isquêmica (pior prognóstico) ou não isquêmica.
Oclusão de ramo venoso da retina (ORVR) — bloqueio de um ramo venoso, afetando apenas um setor da retina. Prognóstico geralmente melhor que a OVCR.
Oclusão de artéria central da retina (OACR) — emergência oftalmológica. Causa perda visual súbita e indolor em segundos a minutos. Equivale a um "AVC do olho". Tratamento deve ser iniciado em até 4–6 horas para ter chance de recuperação visual.
O tratamento das oclusões venosas com edema macular inclui injeções intravítreas de anti-VEGF e, em casos selecionados, implante de dexametasona intravítrea (Ozurdex).
Descolamento de Retina
O descolamento de retina ocorre quando a camada sensorial da retina se separa do epitélio pigmentar subjacente, interrompendo o suprimento de nutrientes e oxigênio aos fotorreceptores. Sem tratamento urgente, resulta em perda visual permanente.
Tipos
Regmatogênico — o mais comum. Uma ruptura ou rasgo na retina permite que o vítreo líquido passe para o espaço sub-retiniano. Fatores de risco: miopia alta, trauma ocular, cirurgia de catarata prévia, história familiar.
Tracional — membranas fibróticas (como na retinopatia diabética proliferativa) puxam a retina para longe do EPR. Não há ruptura.
Exsudativo — acúmulo de fluido sub-retiniano sem ruptura, causado por inflamação, tumores ou doenças vasculares.
Sintomas de Alerta
- Flashes de luz (fotopsias) — especialmente em campo temporal
- Aumento súbito de "moscas volantes" (miodesopsias)
- Sombra ou cortina escura avançando pelo campo visual
- Perda de visão central (quando a mácula se descola)
Atenção: flashes e aumento súbito de moscas volantes devem ser avaliados em até 24 horas. O descolamento de retina é uma emergência cirúrgica.
Tratamento
Retinopexia pneumática — injeção de gás no vítreo para tamponar a ruptura. Indicada para rupturas superiores únicas e acessíveis.
Cerclagem escleral — banda de silicone ao redor do olho que indenta a esclera, fechando a ruptura. Técnica clássica com excelentes resultados a longo prazo.
Vitrectomia — remoção do vítreo, reaplicação da retina com fluidos pesados e tamponamento com gás ou óleo de silicone. Técnica preferencial para descolamentos complexos, rupturas posteriores e casos com proliferação vitreorretiniana.
Quando Procurar um Especialista em Retina?
Procure avaliação urgente se você apresentar:
- Flashes de luz repentinos ou aumento brusco de moscas volantes
- Sombra ou cortina no campo visual
- Perda súbita de visão central ou periférica
- Visão distorcida (linhas retas parecem onduladas)
- Mancha escura persistente no centro do campo visual
Pacientes diabéticos, hipertensos, míopes altos e com história familiar de doenças retinianas devem realizar mapeamento de retina anualmente, mesmo sem sintomas.
Conclusão
As doenças da retina representam alguns dos maiores desafios da oftalmologia moderna — mas também alguns dos maiores avanços terapêuticos das últimas décadas. Os agentes anti-VEGF transformaram o prognóstico da DMRI úmida e do edema macular diabético, e as técnicas cirúrgicas modernas permitem tratar descolamentos de retina complexos com altas taxas de sucesso.
A chave para preservar a visão é o diagnóstico precoce: a maioria das doenças retinianas tem tratamento mais eficaz quando detectada antes da perda visual significativa.
No Instituto da Retina da Drudi e Almeida, oferecemos mapeamento de retina, OCT de alta resolução, angiofluoresceinografia e todas as modalidades de tratamento — injeções intravítreas, laser e vitrectomia — em um único centro especializado.
Artigo elaborado pela equipe médica da Drudi e Almeida Oftalmologia. As informações têm caráter educativo e não substituem a consulta com um oftalmologista.
Quando buscar avaliação especializada
Neste tema, a avaliação individualizada com oftalmologista faz diferença porque nas doenças da retina, a correlação entre sintomas, OCT, retinografia, angiografia e contexto sistêmico costuma ser decisiva para definir o melhor plano terapêutico. Em casos selecionados, o Dr. Fernando Drudi participa da definição diagnóstica e terapêutica, especialmente quando há necessidade de correlação clínica com exames complementares e planejamento de condutas mais complexas.
A Dra. Priscilla Almeida também integra essa abordagem multidisciplinar, reforçando a importância de exame oftalmológico completo, seguimento regular e orientação personalizada conforme idade, sintomas, fatores de risco e impacto funcional descrito pelo paciente.
Aviso importante: Este conteúdo tem caráter exclusivamente educativo e informativo. Não substitui a consulta, o diagnóstico ou o tratamento por um médico oftalmologista. Em caso de sintomas ou dúvidas sobre sua saúde ocular, procure atendimento médico especializado.
Guia Definitivo: Retina em São Paulo (2026)
Retinopatia diabética, DMRI, anti-VEGF e vitrectomia. Elaborado com 8 referências científicas de alto impacto.