Resumo em linguagem simples
A retinopatia diabética é a principal causa de cegueira em adultos em idade produtiva. Este guia completo, por Dr. Fernando Drudi, aborda o diagnóstico precoce, os tratamentos mais modernos como anti-VEGF e laser, e como proteger sua visão em São Paulo.
A retinopatia diabética é uma complicação do diabetes que afeta os vasos sanguíneos da retina, no fundo do olho, podendo levar à cegueira se não tratada. No Brasil, estima-se que milhões de diabéticos desenvolvam algum grau da doença. Os tratamentos modernos incluem injeções intraoculares de medicamentos (anti-VEGF) e aplicação de laser para controlar o avanço da doença e preservar a visão. O diagnóstico precoce com exames de fundo de olho é crucial. Em São Paulo, a clínica Drudi e Almeida oferece diagnóstico avançado e tratamento especializado para retinopatia diabética em suas unidades.
Retinopatia Diabética: Diagnóstico Precoce, Tratamento com Anti-VEGF e Laser — Guia Completo 2025
Artigo assinado por: Dr. Fernando Macei Drudi (CRM-SP 139.300) — Especialista em Retina e Catarata
A retinopatia diabética representa uma das mais temidas complicações do diabetes mellitus, sendo a principal causa de cegueira evitável em adultos em idade produtiva em todo o mundo. O impacto da doença é vasto e crescente, espelhando a epidemia global de diabetes. Segundo o Atlas do Diabetes da Federação Internacional de Diabetes (IDF) de 2023, mais de 537 milhões de adultos vivem com diabetes globalmente, um número que deve saltar para 783 milhões até 2045. No Brasil, o cenário é igualmente alarmante. A Sociedade Brasileira de Diabetes (SBD), em suas diretrizes de 2024, estima que mais de 16 milhões de brasileiros convivem com a doença, e uma parcela significativa desconhece o diagnóstico.
A correlação entre o tempo de diagnóstico do diabetes e o desenvolvimento da retinopatia é direta e inegável. Estima-se que após 20 anos de doença, praticamente todos os pacientes com diabetes tipo 1 e mais de 60% dos pacientes com tipo 2 apresentarão algum grau de retinopatia. Essa condição silenciosa, que progride sem sintomas em suas fases iniciais, pode levar a danos irreversíveis na visão se não for diagnosticada e tratada a tempo. A perda de visão não afeta apenas a qualidade de vida do indivíduo, mas também impõe um fardo socioeconômico significativo para as famílias e para o sistema de saúde.
Felizmente, a oftalmologia moderna oferece um arsenal terapêutico cada vez mais eficaz para combater a progressão da retinopatia diabética. Desde a consolidada fotocoagulação a laser até as revolucionárias injeções intravítreas de anti-angiogênicos (anti-VEGF), o manejo da doença evoluiu drasticamente. Este guia completo, preparado pela equipe de especialistas da Drudi e Almeida Oftalmologia, visa desmistificar a retinopatia diabética, abordando desde sua fisiopatologia até as mais avançadas opções de tratamento disponíveis em 2025, com foco em capacitar o paciente a se tornar um agente ativo na preservação de sua saúde ocular.
O que é Retinopatia Diabética e Por Que é Tão Séria?
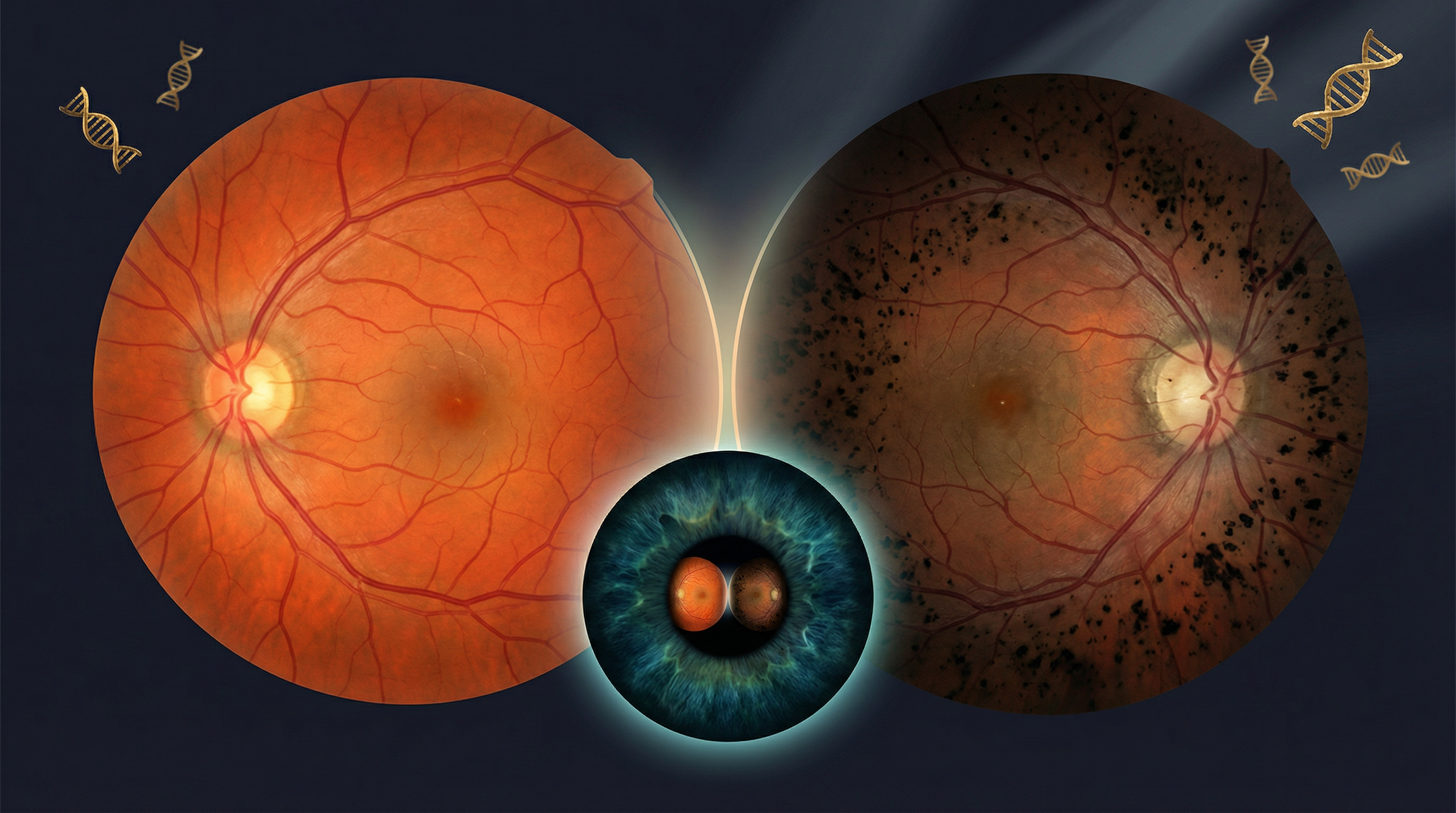
A retinopatia diabética é uma complicação microvascular que afeta a retina, o tecido sensível à luz localizado no fundo do olho, essencial para a formação da visão. A retina funciona como o filme de uma câmera fotográfica, capturando as imagens que são enviadas ao cérebro. Para seu funcionamento adequado, ela depende de uma rede delicada de pequenos vasos sanguíneos que fornecem oxigênio e nutrientes.
Fisiopatologia Simplificada: Como o Açúcar Alto Danifica a Visão
Níveis cronicamente elevados de glicose no sangue (hiperglicemia) são tóxicos para as paredes desses pequenos vasos retinianos. Esse dano progressivo leva a duas consequências principais:
- Vazamento Vascular: Os vasos sanguíneos se tornam mais permeáveis, permitindo que fluido, lipídios (gordura) e proteínas extravasem para o tecido retiniano. Quando esse vazamento ocorre na mácula, a área central da retina responsável pela visão de detalhes finos, resulta no edema macular diabético (EMD), a principal causa de perda visual em pacientes com retinopatia diabética.
- Oclusão Vascular: Os vasos podem se fechar (isquemia), impedindo a chegada de oxigênio a certas áreas da retina. Em resposta a essa falta de oxigenação, a retina libera um fator de crescimento chamado VEGF (Fator de Crescimento Endotelial Vascular), que estimula a formação de novos vasos sanguíneos anormais e frágeis, um processo conhecido como neovascularização.
Esses neovasos são o marco da forma mais grave da doença, a retinopatia diabética proliferativa. Eles não suprem a retina adequadamente e são propensos a sangramentos (hemorragia vítrea) e à formação de tecido cicatricial, que pode tracionar e descolar a retina, levando à cegueira.
Fases da Retinopatia Diabética: Da Não Proliferativa à Proliferativa
A classificação da retinopatia diabética é fundamental para determinar o prognóstico e a estratégia de tratamento. A escala mais utilizada internacionalmente é a do Estudo de Tratamento Precoce da Retinopatia Diabética (ETDRS), adaptada pelo Consórcio Internacional de Classificação da Retinopatia Diabética (ICDR).
A Importância da Classificação para o Manejo Clínico
Compreender o estágio da doença permite que especialistas como o Dr. Fernando Macei Drudi, que atua na Drudi e Almeida, definam a frequência ideal de acompanhamento e o momento certo para intervir. Um diagnóstico preciso do estágio é crucial para evitar a progressão para formas mais graves.
| Estágio | Características Clínicas | Risco de Perda Visual | Conduta Recomendada |
|---|---|---|---|
| Sem Retinopatia Aparente | Nenhuma anormalidade visível no exame de fundo de olho. | Baixo | Exame anual. Controle glicêmico e de fatores de risco. |
| Retinopatia Diabética Não Proliferativa (RDNP) Leve | Apenas microaneurismas presentes. | Baixo | Exame anual. Otimizar controle clínico. |
| Retinopatia Diabética Não Proliferativa (RDNP) Moderada | Microaneurismas, hemorragias e/ou exsudatos duros. Sem sinais de alto risco. | Moderado | Exame a cada 6-12 meses. Considerar exames complementares (OCT). |
| Retinopatia Diabética Não Proliferativa (RDNP) Grave | Presença da regra 4-2-1: hemorragias severas em 4 quadrantes, alterações venosas (beading) em 2 quadrantes, ou IRMA (anormalidades microvasculares intrarretinianas) em 1 quadrante. | Alto Risco de Progressão | Exame a cada 3-4 meses. Considerar tratamento com laser panretiniano ou anti-VEGF. |
| Retinopatia Diabética Proliferativa (RDP) | Presença de neovasos na retina, no disco óptico ou na íris. Pode haver hemorragia vítrea ou pré-retiniana. | Muito Alto | Tratamento urgente com fotocoagulação panretiniana e/ou injeções anti-VEGF. |
Sintomas e Fatores de Risco: Quando Procurar um Especialista?
O grande perigo da retinopatia diabética é sua natureza assintomática nas fases iniciais. Um paciente pode ter uma doença moderada ou até grave sem perceber qualquer alteração na visão. Quando os sintomas aparecem, a doença geralmente já está em um estágio avançado.
Sinais de Alerta que Exigem Atenção Imediata:
- Visão embaçada ou distorcida que flutua ao longo do dia.
- Manchas escuras ou "moscas volantes" que aparecem subitamente.
- Perda súbita de parte do campo de visão (como uma cortina).
- Dificuldade para enxergar à noite ou para distinguir cores.
- Visão que não melhora mesmo com a correção dos óculos.
Quem Está em Maior Risco?
- Tempo de Diabetes: Quanto mais longo o diagnóstico, maior o risco.
- Controle Glicêmico Ruim: Níveis elevados de hemoglobina glicada (HbA1c) são o principal fator de risco.
- Hipertensão Arterial: A pressão alta acelera os danos aos vasos da retina.
- Dislipidemia: Níveis elevados de colesterol e triglicerídeos.
- Doença Renal (Nefropatia): A saúde dos rins e dos olhos está intimamente ligada.
- Gravidez: A gestação pode acelerar a progressão da retinopatia.
- Puberdade: As alterações hormonais podem desencadear ou piorar a doença.
Resumo Rápido
A retinopatia diabética danifica os vasos da retina devido ao excesso de açúcar no sangue. Inicialmente não apresenta sintomas, mas pode progredir para formas graves que causam sangramentos e descolamento de retina. O controle rigoroso do diabetes, da pressão arterial e exames oftalmológicos regulares são a melhor forma de prevenção. Tratamentos como laser e injeções anti-VEGF são altamente eficazes para preservar a visão quando a doença é detectada a tempo.
Diagnóstico Precoce: A Chave para Preservar a Visão
Como a doença é silenciosa, o diagnóstico depende de exames oftalmológicos regulares e detalhados. A recomendação é que todo paciente diabético realize um exame de fundo de olho (mapeamento de retina) com as pupilas dilatadas pelo menos uma vez ao ano, a partir do momento do diagnóstico (para tipo 2) ou após 5 anos do diagnóstico (para tipo 1).
Exames Essenciais Realizados na Drudi e Almeida Oftalmologia
Na clínica Drudi e Almeida, contamos com tecnologia de ponta para um diagnóstico preciso e estadiamento correto da retinopatia diabética. Nossas unidades em São Paulo (Lapa, Santana, Tatuapé, São Miguel Paulista e Guarulhos) estão equipadas para realizar:
- Mapeamento de Retina: Exame fundamental onde o oftalmologista utiliza uma lente especial para visualizar toda a retina, nervo óptico e vasos sanguíneos.
- Retinografia Colorida: Fotografa a retina em alta resolução, permitindo documentar as alterações e comparar a evolução ao longo do tempo.
- Tomografia de Coerência Óptica (OCT): Um exame não invasivo, semelhante a um ultrassom, que utiliza luz para criar imagens transversais da retina com precisão micrométrica. É o padrão-ouro para diagnosticar e quantificar o edema macular diabético.
- Angiofluoresceinografia (Angiografia com Fluoresceína): Um contraste à base de fluoresceína é injetado na veia do braço e uma série de fotografias da retina é tirada. Este exame mapeia o fluxo sanguíneo, identificando áreas de vazamento, isquemia e neovasos com alta precisão.
Tratamentos de Ponta: Injeções Anti-VEGF
A introdução dos agentes anti-VEGF representou uma verdadeira revolução no tratamento da retinopatia diabética, especialmente para o edema macular diabético e as formas proliferativas. O Dr. Fernando Drudi, com sua vasta experiência como preceptor de residência médica no IAMSPE, tem profundo conhecimento na indicação e aplicação dessas terapias.
Como Funcionam os Anti-Angiogênicos?
Como vimos, a falta de oxigênio na retina estimula a produção do VEGF, que causa vazamento vascular e crescimento de neovasos. Os medicamentos anti-VEGF são anticorpos projetados para se ligar e neutralizar o VEGF dentro do olho. Eles são administrados através de uma injeção intravítrea, um procedimento rápido e praticamente indolor realizado em ambiente estéril no consultório.
Ao bloquear o VEGF, esses medicamentos conseguem:
- Reduzir o inchaço da mácula (edema macular), melhorando a acuidade visual.
- Induzir a regressão dos neovasos anormais.
- Diminuir o risco de sangramentos e complicações da forma proliferativa.
Tabela Comparativa dos Principais Anti-VEGF no Brasil (2025)
| Medicamento (Nome Comercial) | Mecanismo de Ação | Frequência de Doses (Fase de Manutenção) | Aprovação ANVISA (para RD/EMD) |
|---|---|---|---|
| Aflibercepte (Eylea®) | Proteína de fusão que bloqueia VEGF-A, VEGF-B e PlGF. | A cada 8-12 semanas, após doses iniciais. | Sim |
| Faricimabe (Vabysmo®) | Anticorpo biespecífico que bloqueia VEGF-A e Angiopoietina-2 (Ang-2). | A cada 8, 12 ou 16 semanas, após doses iniciais. | Sim |
| Ranibizumabe (Lucentis®) | Fragmento de anticorpo que bloqueia todas as isoformas do VEGF-A. | Mensal, com possibilidade de extensão (Treat-and-Extend). | Sim |
| Bevacizumabe (Avastin®) | Anticorpo monoclonal completo que bloqueia VEGF-A. | Uso "off-label" (fora da bula), geralmente mensal. | Não (uso off-label consagrado pela prática clínica) |
A escolha do medicamento e do esquema de tratamento é individualizada, levando em conta a gravidade da doença, a resposta do paciente e as características de cada fármaco. Na Drudi e Almeida, discutimos abertamente as opções com nossos pacientes para definir a melhor estratégia terapêutica.
Fotocoagulação a Laser: Uma Terapia Consolidada
Antes do advento dos anti-VEGF, a fotocoagulação a laser era o pilar do tratamento para a retinopatia diabética proliferativa e o edema macular. Embora os anti-VEGF sejam hoje a primeira linha para o edema macular que afeta o centro da visão, o laser continua sendo uma ferramenta indispensável e altamente eficaz em muitos cenários.
Laser Panretiniano vs. Focal/Grid
- Fotocoagulação Panretiniana (PRP): É o tratamento de escolha para a retinopatia diabética proliferativa. Consiste na aplicação de centenas a milhares de pequenas queimaduras de laser na periferia da retina. O objetivo não é melhorar a visão, mas sim destruir as áreas de retina isquêmica, reduzindo a produção de VEGF e fazendo com que os neovasos regridam. Isso sacrifica parte da visão periférica e noturna para salvar a visão central.
- Laser Focal ou em Grade (Grid): Utilizado para tratar o edema macular diabético, especialmente quando os pontos de vazamento estão fora do centro da mácula. O laser é aplicado diretamente sobre os microaneurismas que estão vazando (focal) ou em um padrão de grade sobre áreas de inchaço difuso (grid) para "cauterizar" os vazamentos.
Muitas vezes, uma abordagem combinada de anti-VEGF e laser oferece os melhores resultados a longo prazo, sendo uma decisão técnica que o especialista em retina, como o Dr. Fernando Drudi, toma com base em uma avaliação criteriosa de cada caso.
Cirurgia de Vitrectomia: Quando é Necessária?
A vitrectomia via pars plana é um procedimento microcirúrgico reservado para os casos mais avançados de retinopatia diabética proliferativa. A cirurgia é indicada principalmente em duas situações:
- Hemorragia Vítrea Persistente: Quando o sangramento dos neovasos preenche a cavidade vítrea (o gel que preenche o olho) e não é absorvido espontaneamente, impedindo a passagem de luz e causando perda visual severa.
- Descolamento de Retina Tracional: Quando o tecido cicatricial formado pelos neovasos contrai e puxa a retina, descolando-a de sua posição normal.
Durante a vitrectomia, o cirurgião remove o vítreo opacificado pelo sangue e o tecido cicatricial que está tracionando a retina. O procedimento frequentemente inclui a aplicação de laser (endofotocoagulação) e, por vezes, a injeção de um substituto vítreo, como gás ou óleo de silicone, para manter a retina no lugar.
Prevenção e Acompanhamento: O Papel Ativo do Paciente
Nenhum tratamento oftalmológico será plenamente eficaz sem o comprometimento do paciente com o controle rigoroso de sua condição de base. A prevenção da progressão da retinopatia diabética depende fundamentalmente de:
- Controle Glicêmico: Manter a hemoglobina glicada (HbA1c) dentro da meta estabelecida pelo endocrinologista.
- Controle da Pressão Arterial: Manter a pressão em níveis adequados, geralmente abaixo de 130/80 mmHg.
- Controle Lipídico: Gerenciar os níveis de colesterol e triglicerídeos.
- Cessação do Tabagismo: Fumar piora a circulação e aumenta o risco de complicações.
- Adesão aos Exames Oftalmológicos: Comparecer às consultas de acompanhamento na frequência recomendada pelo especialista.
Frequência Recomendada para Exames de Fundo de Olho:
- Sem retinopatia ou RDNP leve: Anualmente.
- RDNP moderada: A cada 6 a 12 meses.
- RDNP grave: A cada 3 a 4 meses.
- RDP: A cada 2 a 3 meses, ou conforme indicação após tratamento.
A retinopatia diabética é uma condição crônica que exige vigilância contínua. Na Drudi e Almeida Oftalmologia, estabelecemos uma parceria com nossos pacientes, oferecendo não apenas tratamento de ponta, mas também educação e suporte para que possam gerenciar sua saúde ocular com confiança. Se você é diabético ou tem um familiar com a condição, não espere pelos sintomas. A prevenção e o diagnóstico precoce são suas melhores armas.
Agende sua avaliação pelo WhatsApp
Este conteúdo é estritamente informativo e não substitui uma consulta médica especializada. As informações aqui contidas não devem ser utilizadas para autodiagnóstico ou automedicação. Consulte sempre um oftalmologista para obter um diagnóstico preciso e um plano de tratamento adequado para sua condição. O Dr. Fernando Macei Drudi é um médico oftalmologista especialista em Retina, e os tratamentos mencionados são realizados após avaliação individualizada.
Perguntas Frequentes
Retinopatia diabética tem cura?
A retinopatia diabética não tem cura no sentido de ser completamente eliminada, pois é uma condição crônica ligada ao diabetes. No entanto, os tratamentos modernos, como as injeções anti-VEGF e a fotocoagulação a laser, são extremamente eficazes em controlar a progressão da doença, estabilizar a visão e, em muitos casos, até mesmo melhorá-la. O objetivo principal do tratamento é prevenir a perda visual severa e a cegueira.
As injeções no olho para tratar a retinopatia doem?
A ideia de uma injeção no olho pode ser assustadora, mas o procedimento é projetado para ser o mais confortável possível. Antes da aplicação, o olho é anestesiado com colírios potentes, e a área é completamente esterilizada. A maioria dos pacientes relata sentir apenas uma leve pressão, sem dor significativa. O desconforto é mínimo e o procedimento dura apenas alguns segundos.
Quanto tempo dura o tratamento com anti-VEGF?
O tratamento com anti-VEGF é contínuo e a duração varia para cada paciente. Geralmente, inicia-se com uma fase de ataque, com injeções mensais por cerca de 3 a 5 meses. Depois, entra-se na fase de manutenção, onde o intervalo entre as aplicações é gradualmente estendido conforme a resposta do olho. Alguns pacientes podem precisar de tratamento por vários anos para manter a doença sob controle.
O tratamento a laser para retinopatia pode piorar a visão?
A fotocoagulação panretiniana, usada para a forma proliferativa, pode causar uma redução na visão periférica e na visão noturna, além de poder afetar a distinção de cores. No entanto, este é um 'sacrifício' necessário para preservar a visão central, que é a mais importante, e evitar a cegueira. O laser focal para edema macular tem um risco muito menor de afetar a visão e seu objetivo é precisamente prevenir a perda visual central.
Quem tem diabetes tipo 1 também pode ter retinopatia?
Sim, tanto pacientes com diabetes tipo 1 quanto tipo 2 podem desenvolver retinopatia diabética. Na verdade, o risco de desenvolver a doença após 20 anos de diagnóstico é ainda maior em pacientes com diabetes tipo 1, aproximando-se de 100%. Por isso, o rastreamento anual é fundamental para ambos os tipos de diabetes.
Com que frequência devo fazer o exame de fundo de olho?
A recomendação geral da Sociedade Brasileira de Diabetes e da Academia Americana de Oftalmologia é que todo paciente diabético faça um exame de fundo de olho com dilatação da pupila pelo menos uma vez por ano. Se já houver algum grau de retinopatia, a frequência dos exames será maior, variando de 3 a 6 meses, conforme a gravidade e a recomendação do seu oftalmologista especialista em retina.
O SUS cobre o tratamento para retinopatia diabética?
Sim, o Sistema Único de Saúde (SUS) oferece cobertura para o tratamento da retinopatia diabética. Isso inclui a fotocoagulação a laser e, em muitos centros de referência, as injeções intravítreas de anti-VEGF (geralmente o Bevacizumabe/Avastin). No entanto, pode haver filas de espera e o acesso a medicamentos mais modernos, como Vabysmo e Eylea, é mais restrito.
Referências Científicas
- International Diabetes Federation (2023). International Diabetes Federation. IDF Diabetes Atlas, 10th edn. Brussels, Belgium: 2023.. https://diabetesatlas.org/
- Sociedade Brasileira de Diabetes (SBD) (2024). Diretrizes da Sociedade Brasileira de Diabetes 2023-2024.. https://diretriz.diabetes.org.br/
- American Academy of Ophthalmology (AAO) (2022). Faricimab for Diabetic Macular Edema: The YOSEMITE and RHINE Trials.. https://www.aao.org/eye-health/news/faricimab-diabetic-macular-edema-yosemite-rhine
- Flaxman SR, Bourne RRA, Resnikoff S, et al. for the Vision Loss Expert Group of the Global Burden of Disease Study. (2023). Diabetic Retinopathy Preferred Practice Pattern®.. https://www.aao.org/preferred-practice-pattern/diabetic-retinopathy-ppp
- Wells JA, Glassman AR, Jampol LM, et al. (2022). Long-term Outcomes of Aflibercept Treatment for Diabetic Macular Edema in a Randomized Clinical Trial.. https://pubmed.ncbi.nlm.nih.gov/35138423/
- Bressler SB, Beaulieu WT, Glassman AR, et al. (2023). Risk of Requiring Vitrectomy for Complications of Proliferative Diabetic Retinopathy After Treatment With Panretinal Photocoagulation or Intravitreous Ranibizumab.. https://pubmed.ncbi.nlm.nih.gov/36790757/
Aviso importante: Este conteúdo tem caráter exclusivamente educativo e informativo. Não substitui a consulta, o diagnóstico ou o tratamento por um médico oftalmologista. Em caso de sintomas ou dúvidas sobre sua saúde ocular, procure atendimento médico especializado.
Guia Definitivo: Retina em São Paulo (2026)
Retinopatia diabética, DMRI, anti-VEGF e vitrectomia. Elaborado com 8 referências científicas de alto impacto.