Resumo em linguagem simples
A DMRI é a principal causa de perda visual em maiores de 50 anos. Entenda os tipos seco e úmido, os sintomas de alerta, os tratamentos com anti-VEGF e como preservar sua visão.
DMRI: Degeneração Macular Relacionada à Idade — Sintomas, Tipos e Tratamentos
A degeneração macular relacionada à idade (DMRI) é a principal causa de perda visual irreversível em pessoas com mais de 50 anos nos países desenvolvidos. No Brasil, estima-se que a doença afete mais de 2 milhões de pessoas, e sua prevalência cresce à medida que a população envelhece. Apesar da gravidade, os avanços terapêuticos das últimas duas décadas — especialmente o desenvolvimento dos agentes anti-VEGF intravítreos — transformaram radicalmente o prognóstico da DMRI úmida, permitindo que a maioria dos pacientes preserve ou até recupere parte da visão quando tratados precocemente.
Neste artigo, o Dr. Fernando Drudi (CRM-SP 139.300), especialista em retina cirúrgica e catarata, e a Dra. Priscilla R. de Almeida (CRM-SP 148.173), explicam em detalhes o que é a DMRI, como reconhecer seus sintomas, quais são os tipos da doença e quais tratamentos estão disponíveis atualmente.
O Que É a DMRI?
A degeneração macular relacionada à idade é uma doença crônica e progressiva que afeta a mácula — a região central da retina responsável pela visão de alta resolução, necessária para ler, reconhecer rostos, dirigir e realizar tarefas que exigem detalhes finos.
A mácula é uma área de apenas 5 mm de diâmetro, mas concentra a maior densidade de fotorreceptores (cones) do olho. Quando ela é comprometida pela DMRI, o paciente perde progressivamente a visão central, enquanto a visão periférica (lateral) costuma ser preservada.
A doença resulta de uma combinação de fatores genéticos, ambientais e metabólicos que levam ao acúmulo de depósitos chamados drusas sob a retina, à atrofia do epitélio pigmentar da retina (EPR) e, na forma mais grave, ao crescimento de novos vasos sanguíneos anormais (neovascularização coroidal).
Fatores de Risco para DMRI
Conhecer os fatores de risco é fundamental para a prevenção e o diagnóstico precoce:
| Fator de Risco | Impacto |
|---|---|
| Idade > 50 anos | Principal fator — prevalência dobra a cada década após os 50 |
| Tabagismo | Aumenta o risco em 2 a 4 vezes; o mais importante fator modificável |
| Histórico familiar | Risco 3 a 4 vezes maior em parentes de 1º grau |
| Raça branca | Maior prevalência em comparação a afrodescendentes e asiáticos |
| Hipertensão arterial | Associada à progressão da DMRI |
| Obesidade | Aumenta o risco de progressão para DMRI avançada |
| Exposição solar excessiva | Radiação UV contribui para dano oxidativo na retina |
| Dieta pobre em antioxidantes | Baixa ingestão de luteína, zeaxantina e ômega-3 |
| Sexo feminino | Maior prevalência, especialmente após a menopausa |
O Dr. Fernando Drudi enfatiza a importância do rastreamento: "A DMRI é uma doença silenciosa em seus estágios iniciais. O paciente muitas vezes não percebe a perda visual até que ela seja significativa, pois o cérebro compensa a visão do olho afetado com o olho saudável. Por isso, o exame de fundo de olho regular após os 50 anos é essencial."
Tipos de DMRI
A DMRI é classificada em dois tipos principais, com características, progressão e tratamentos distintos:
DMRI Seca (Atrófica)
A forma seca representa 85 a 90% de todos os casos de DMRI. É caracterizada pelo acúmulo progressivo de drusas (depósitos amarelados de material extracelular) sob a retina e pela atrofia gradual do epitélio pigmentar da retina (EPR) e dos fotorreceptores.
A progressão da DMRI seca é lenta, ao longo de anos ou décadas. Em seus estágios iniciais e intermediários, muitos pacientes têm visão relativamente preservada. No estágio avançado, desenvolve-se a atrofia geográfica — áreas de perda completa de fotorreceptores e EPR que formam manchas escuras no campo visual central.
Até recentemente, não havia tratamento aprovado para a DMRI seca. Em 2023, o FDA aprovou o pegcetacoplan (Syfovre) e o avacincaptad pegol (Izervay), os primeiros medicamentos aprovados para retardar a progressão da atrofia geográfica. No Brasil, esses tratamentos ainda estão em processo de aprovação pela ANVISA.
O suplemento AREDS2 (vitaminas C e E, luteína, zeaxantina e zinco) demonstrou reduzir em 25% o risco de progressão de DMRI intermediária para avançada, sendo recomendado para pacientes nesse estágio.
DMRI Úmida (Exsudativa ou Neovascular)
A forma úmida representa apenas 10 a 15% dos casos, mas é responsável por 90% da perda visual grave causada pela DMRI. É caracterizada pelo crescimento de novos vasos sanguíneos anormais (neovascularização coroidal — NVC) sob ou dentro da retina, provenientes da coroide.
Esses vasos neoformados são frágeis e permeáveis, vazando sangue e fluido que se acumulam sob e dentro da retina, causando distorção e perda visual rápida. Sem tratamento, a DMRI úmida pode levar à perda visual grave em semanas a meses.
Os sintomas da DMRI úmida são mais abruptos e incluem:
- Metamorfopsia — linhas retas parecem onduladas ou distorcidas (sinal clássico)
- Escotoma central — mancha escura ou cinza no centro da visão
- Micropsia — objetos parecem menores do que realmente são
- Perda visual súbita — queda rápida da acuidade visual
O teste da grade de Amsler é uma ferramenta simples e eficaz para monitorar a visão central em casa. O paciente cobre um olho e olha para o ponto central da grade: se as linhas aparecerem onduladas, distorcidas ou se houver área de ausência visual, deve procurar o oftalmologista imediatamente.
Diagnóstico da DMRI
O diagnóstico da DMRI é realizado por meio de exame clínico e exames de imagem especializados:
Fundoscopia (exame de fundo de olho) — avaliação direta da mácula, identificando drusas, atrofia e sinais de neovascularização.
Tomografia de Coerência Óptica (OCT) — exame de imagem de alta resolução que permite visualizar as camadas da retina em corte transversal, identificando fluido sub-retiniano, fluido intrarretiniano, atrofia do EPR e neovascularização. É o exame mais importante para o diagnóstico e monitoramento da DMRI.
OCT-Angiografia (OCT-A) — versão avançada do OCT que permite visualizar os vasos da retina e da coroide sem necessidade de injeção de contraste, identificando a neovascularização coroidal com alta precisão.
Angiofluoresceinografia (AFG) — exame com injeção de contraste (fluoresceína) que mapeia os vasos retinianos e identifica áreas de vazamento, útil para caracterizar o tipo e a extensão da neovascularização.
Na Drudi e Almeida Oftalmologia, todos esses exames estão disponíveis nas nossas unidades, com equipamentos de última geração incluindo OCT Angio Heidelberg Spectralis e Retinógrafo de campo amplo.
Tratamento da DMRI Úmida: Injeções Anti-VEGF
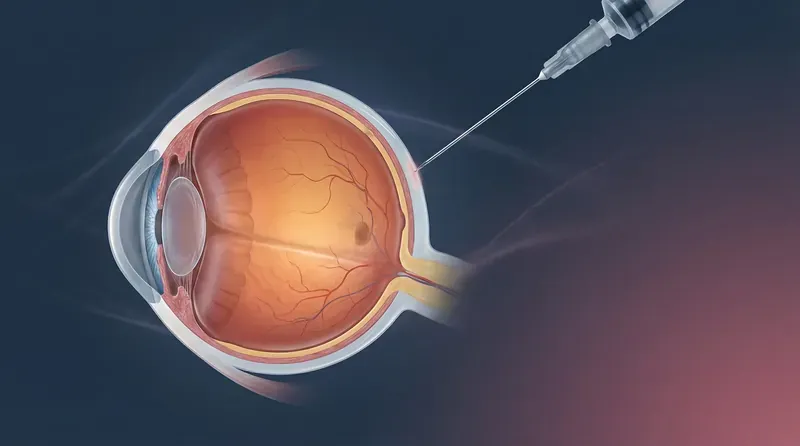
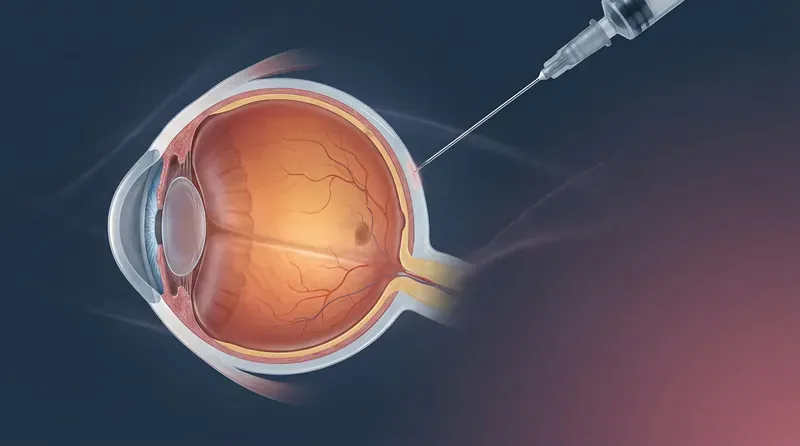
A revolução no tratamento da DMRI úmida ocorreu com o desenvolvimento dos agentes anti-VEGF (anti-fator de crescimento endotelial vascular). Esses medicamentos bloqueiam a ação do VEGF — proteína que estimula o crescimento dos vasos anormais — reduzindo o vazamento e a proliferação neovascular.
Os anti-VEGF são administrados por injeção intravítrea — uma injeção direta no interior do olho, realizada em ambiente estéril com anestesia tópica. O procedimento é rápido (menos de 5 minutos), minimamente invasivo e bem tolerado pela grande maioria dos pacientes.
Medicamentos Anti-VEGF Disponíveis no Brasil
| Medicamento | Nome Comercial | Aprovação ANVISA | Frequência Inicial |
|---|---|---|---|
| Ranibizumabe | Lucentis | Sim | Mensal (3 doses de ataque) |
| Aflibercepte | Eylea | Sim | Mensal (3 doses) + bimestral |
| Bevacizumabe | Avastin (off-label) | Uso off-label | Mensal |
| Brolucizumabe | Beovu | Sim | Mensal (3 doses) + a cada 12 semanas |
| Faricimabe | Vabysmo | Sim | Mensal (4 doses) + a cada 16 semanas |
O faricimabe (Vabysmo) é o mais recente aprovado pela ANVISA e representa um avanço significativo: além de bloquear o VEGF-A, também inibe a angiopoietina-2 (Ang-2), outro mediador da neovascularização. Estudos clínicos demonstraram que o faricimabe permite intervalos de até 16 semanas entre injeções em pacientes respondedores, reduzindo a carga de tratamento.
Protocolos de Tratamento
O tratamento da DMRI úmida com anti-VEGF segue diferentes protocolos:
Tratamento fixo — injeções em intervalos regulares (mensais ou bimestrais), independentemente da atividade da doença.
Tratar e estender (Treat and Extend — T&E) — após a fase de ataque (3 injeções mensais), os intervalos são progressivamente estendidos enquanto a doença permanecer inativa. É o protocolo mais utilizado atualmente por equilibrar eficácia e número de injeções.
PRN (Pro Re Nata) — injeções apenas quando há sinais de atividade da doença no OCT. Menos eficaz do que o T&E em estudos comparativos.
A Dra. Priscilla R. de Almeida explica a importância da adesão ao tratamento: "A DMRI úmida é uma doença crônica que exige tratamento contínuo. Muitos pacientes, ao perceberem melhora da visão após as primeiras injeções, abandonam o acompanhamento — e isso é um erro grave. A doença retorna quando o tratamento é interrompido, e a perda visual pode ser irreversível."
Resultados do Tratamento com Anti-VEGF
Os estudos clínicos pivotais demonstraram resultados expressivos:
- Estudo ANCHOR (ranibizumabe): 96% dos pacientes mantiveram a visão e 40% melhoraram ≥ 3 linhas na tabela optométrica em 2 anos
- Estudo VIEW (aflibercepte): resultados equivalentes ao ranibizumabe com menor frequência de injeções
- Estudo TENAYA/LUCERNE (faricimabe): 45% dos pacientes atingiram intervalo de 16 semanas com resultados visuais equivalentes ao aflibercepte bimestral
Em termos práticos, o tratamento precoce e regular com anti-VEGF permite que a maioria dos pacientes com DMRI úmida preserve a visão funcional — ou seja, consiga ler, reconhecer rostos e manter independência nas atividades cotidianas.
Terapia Fotodinâmica (TFD)
A terapia fotodinâmica com verteporfina (Visudyne) foi o primeiro tratamento eficaz para DMRI úmida, aprovado no início dos anos 2000. Consiste na injeção intravenosa de verteporfina (fotossensibilizador) seguida de ativação por laser de baixa intensidade no olho, destruindo seletivamente os vasos neoformados.
Com o advento dos anti-VEGF, a TFD foi amplamente substituída. Atualmente, é utilizada principalmente em combinação com anti-VEGF em casos específicos, como a vasculopatia polipoidal coroidal — uma variante da DMRI úmida mais comum em asiáticos e afrodescendentes.
Suplementação Nutricional: Fórmula AREDS2
O estudo AREDS2 (Age-Related Eye Disease Study 2), conduzido pelo National Eye Institute dos EUA, demonstrou que a suplementação com antioxidantes reduz em 25% o risco de progressão de DMRI intermediária para avançada.
A fórmula AREDS2 recomendada contém:
- Vitamina C: 500 mg
- Vitamina E: 400 UI
- Luteína: 10 mg
- Zeaxantina: 2 mg
- Zinco: 80 mg
- Óxido de cobre: 2 mg
Importante: a suplementação AREDS2 é indicada apenas para pacientes com DMRI intermediária ou avançada em um olho. Não há evidência de benefício para prevenção primária em pessoas sem a doença.
Prevenção e Monitoramento
Embora não seja possível prevenir completamente a DMRI, algumas medidas reduzem o risco de progressão:
- Parar de fumar — o benefício mais importante e modificável
- Controlar a pressão arterial e o colesterol
- Manter peso saudável e praticar atividade física
- Usar óculos de sol com proteção UV
- Consumir dieta rica em vegetais verdes escuros (espinafre, couve, brócolis) — fontes de luteína e zeaxantina
- Realizar exame de fundo de olho anualmente após os 50 anos, especialmente com fatores de risco
- Monitorar a visão com grade de Amsler em casa, especialmente se já há diagnóstico de DMRI
DMRI em São Paulo: Drudi e Almeida
O Instituto da Retina da Drudi e Almeida Oftalmologia oferece diagnóstico e tratamento completo da DMRI com a mais avançada tecnologia disponível. O Dr. Fernando Drudi, especialista em retina cirúrgica e preceptor da residência médica do IAMSPE nas disciplinas de retina e catarata, coordena uma equipe dedicada ao diagnóstico precoce e ao tratamento individualizado de cada paciente.
Realizamos injeções intravítreas de todos os anti-VEGF disponíveis no Brasil — ranibizumabe, aflibercepte, brolucizumabe e faricimabe — em ambiente estéril e com protocolo rigoroso de segurança. O acompanhamento com OCT e OCT-Angiografia permite monitorar a resposta ao tratamento e ajustar o protocolo conforme necessário.
Nossas 5 unidades em São Paulo e Guarulhos — Santana, Tatuapé, Lapa, São Miguel Paulista e Guarulhos — atendem os principais planos de saúde, incluindo Bradesco Saúde, Amil, Unimed, Prevent Senior e Mediservice.
Se você tem mais de 50 anos, fuma ou tem histórico familiar de DMRI, não adie sua avaliação oftalmológica. O diagnóstico precoce é a diferença entre preservar e perder a visão central.
Perguntas Frequentes sobre DMRI
A DMRI causa cegueira total?
A DMRI afeta a visão central, mas raramente causa cegueira total, pois a visão periférica costuma ser preservada. No entanto, a perda da visão central compromete gravemente a qualidade de vida, dificultando leitura, reconhecimento de rostos e direção.
A DMRI tem cura?
Não existe cura para a DMRI. O tratamento com anti-VEGF controla a doença úmida, preservando e em muitos casos melhorando a visão. A forma seca progride mais lentamente, e novos tratamentos estão em desenvolvimento.
As injeções intravítreas doem?
O procedimento é realizado com colírio anestésico e é bem tolerado pela grande maioria dos pacientes. Pode haver leve desconforto ou sensação de pressão durante a injeção, mas dor intensa é incomum.
Com que frequência preciso receber as injeções?
Depende do medicamento e do protocolo utilizado. Inicialmente, as injeções são mensais (fase de ataque). Com o protocolo tratar e estender, os intervalos podem ser progressivamente aumentados para 8, 12 ou até 16 semanas em pacientes respondedores.
O plano de saúde cobre as injeções anti-VEGF?
Os anti-VEGF aprovados pela ANVISA (ranibizumabe, aflibercepte, brolucizumabe e faricimabe) têm cobertura obrigatória pelos planos de saúde para DMRI úmida, conforme resolução da ANS. O bevacizumabe (Avastin), por ser uso off-label, pode ter cobertura variável.
Posso desenvolver DMRI nos dois olhos?
Sim. A DMRI é frequentemente bilateral, embora possa afetar os olhos em momentos diferentes. Pacientes com DMRI em um olho têm risco significativamente maior de desenvolver a doença no outro olho.
Artigo revisado pelo Dr. Fernando Drudi (CRM-SP 139.300, RQE 52.769) e pela Dra. Priscilla R. de Almeida (CRM-SP 148.173, RQE 59.216), especialistas em retina e segmento anterior na Drudi e Almeida Oftalmologia.
Referências: Brown DM et al. Ranibizumab versus verteporfin for neovascular age-related macular degeneration (ANCHOR). N Engl J Med. 2006. | Heier JS et al. Intravitreal aflibercept (VEGF trap-eye) in wet age-related macular degeneration (VIEW 1 and VIEW 2). Ophthalmology. 2012. | Khanani AM et al. Faricimab in neovascular age-related macular degeneration (TENAYA and LUCERNE). Lancet. 2022. | Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxanthin and omega-3 fatty acids for age-related macular degeneration (AREDS2). JAMA. 2013. | Sociedade Brasileira de Retina e Vítreo — Diretrizes para DMRI, 2023.
Quando buscar avaliação especializada
Neste tema, a avaliação individualizada com oftalmologista faz diferença porque nas doenças da retina, a correlação entre sintomas, OCT, retinografia, angiografia e contexto sistêmico costuma ser decisiva para definir o melhor plano terapêutico. Em casos selecionados, o Dr. Fernando Drudi participa da definição diagnóstica e terapêutica, especialmente quando há necessidade de correlação clínica com exames complementares e planejamento de condutas mais complexas.
A Dra. Priscilla Almeida também integra essa abordagem multidisciplinar, reforçando a importância de exame oftalmológico completo, seguimento regular e orientação personalizada conforme idade, sintomas, fatores de risco e impacto funcional descrito pelo paciente.
Aviso importante: Este conteúdo tem caráter exclusivamente educativo e informativo. Não substitui a consulta, o diagnóstico ou o tratamento por um médico oftalmologista. Em caso de sintomas ou dúvidas sobre sua saúde ocular, procure atendimento médico especializado.
Guia Definitivo: Retina em São Paulo (2026)
Retinopatia diabética, DMRI, anti-VEGF e vitrectomia. Elaborado com 8 referências científicas de alto impacto.